Tag: COVID
研究發現男性的低睪丸激素水平與更嚴重的COVID-19病情有關
一項追蹤住院的COVID-19患者的睪丸激素水平的新研究發現,男性的低水平激素與嚴重的疾病結果之間存在聯系。這項研究提供了重要的線索,說明為什麼與女性相比,男性死於新冠病毒的風險更大。
在這一流行病的早期,中國最先出現的流行病學觀察結果之一是,男性似乎比女性遭受更嚴重的疾病。2020年年底發表的一項大型薈萃分析證實了這些早期的猜測。雖然男性和女性在COVID-19的一般感染率上沒有差異,但男性需要重症監護治療的可能性幾乎是女性的三倍,而且死亡的風險更大。
解釋這種疾病嚴重程度的奇怪性別偏見的一個早期假設是,睪丸激素會增加一個人的住院和死亡風險。這是基於睪丸激素可以抑制一個人的免疫反應的知識,所以懷疑高睪丸激素水平是導致男性疾病結果惡化的原因似乎是合理的。甚至有臨床試驗測試降低睪丸激素的藥物作為COVID-19患者的治療方法。
現在一項新研究提供了迄今為止關於這個問題的最有力的見解,研究了142名COVID-19患者的循環睪丸激素水平,並報告說低睪丸激素水平與男性疾病結果的惡化密切相關。
研究人員測量了患者入院時的睪酮水平,以及住院期間的其他幾個點。隨著男性患者的病情越來越嚴重,他們的睪丸激素水平持續下降。事實上,低睪酮水平可以有效地預測哪些病人會在隨後的日子里病情惡化。
這項新研究的高級作者Abhinav Diwan說:「在大流行期間,有一種普遍的觀念認為睪丸激素是不好的。但我們發現男性的情況正好相反。如果一個男性在第一次來到醫院時睪丸激素水平較低,那麼他患嚴重COVID-19的風險--意味著他需要重症監護或面臨死亡的風險--與擁有更多循環睪丸激素的男人相比要高得多。而如果在住院期間睪酮水平進一步下降,風險就會增加。」
迄今為止,研究的一個主要局限性是,這些將低睪酮和COVID-19嚴重程度聯系起來的研究都是在入院時初步測量激素水平。因此,目前還不清楚這些男性在病毒感染之前是否有低睪酮水平,或者這些濃度是否隨著疾病的發展而迅速下降。
Diwan呼籲對這一主題進行更多的研究,以幫助回答這一問題和其他問題,包括睪丸激素替代療法是否能幫助男性在急性疾病後的恢復過程。在短期內,研究人員敦促接受涉及降低睪丸激素水平的荷爾蒙治療的受試者謹慎行事。
「我們現在正在調查性激素和Long COVID-19的心血管結果之間是否存在關聯,當症狀持續多月時,」Diwan補充說。「我們還對從COVID-19康復的男性,包括那些Long COVID-19患者,是否可能從睪丸激素治療中獲益感興趣。這種療法已被用於性激素水平低的男性,因此可能值得研究類似的方法是否能幫助男性COVID-19倖存者康復。」
這項新研究發表在《JAMA Network Open》上。
來源:cnBeta
CDC數據顯示:50%的美國成年人已經「完全接種」COVID-19疫苗
據媒體CNET報導,根據美國疾病控制與預防中心(CDC)公布的數據,截至5月25日,美國18歲以上的人中有50%已經「完全接種」了COVID-19疫苗。CDC的數據還顯示,近62%的成年人至少接種了一劑疫苗。CNN報導稱,美國25個州及華盛頓特區,已經有50%的成年人完全接種了疫苗。
CDC指出,其COVID數據追蹤器中的數據 「如果顯示人們在不同的日子里接種了兩劑」Moderna或輝瑞疫苗或單劑強生公司的一針疫苗,就被算作「完全接種」。
重要的是要指出,該機構還表示,民眾需要在最後一劑後等待兩周才能得到充分保護。CDC還強調,有健康問題的人或正在服用免疫力減弱藥物的人在這時可能沒有得到充分保護,應該咨詢他們的醫生。
CDC在一份聲明中說,數據追蹤器對完全接種的定義「是指接種最後一劑疫苗的時間,而不是指個人在接種最後一劑疫苗後達到兩周的時間」。
這50%的里程碑是在Moderna宣布其疫苗對12歲及以上兒童有效,並預計在6月向美國食品和藥物管理局(FDA)申請緊急使用批準的同一天發生的。輝瑞公司的疫苗已獲批准,並被CDC推薦用於12歲的孩子。
CDC此前發布了針對接種疫苗的人群的新口罩指南,大約兩周後,許多州和城市放鬆了COVID-19防疫限制措施。
來源:cnBeta
文化影響口罩的佩戴:集體主義預示著COVID-19期間的口罩使用情況
據媒體報導,在美國和全球范圍內,集體主義程度高的文化傾向於在大流行期間鼓勵使用口罩。在世界各地,在COVID-19大流行期間戴口罩的人的比例有很大的不同。是什麼原因造成了這種情況?一項由麻省理工學院教師共同撰寫的新研究發現,公眾的「集體主義」(collectivism)意識清楚地預測了口罩的使用,為這個問題增加了文化和心理學的視角。
該研究使用了一系列關於口罩使用和公眾態度的數據集,以及公認的集體主義的經驗指數,以評估這些文化差異對大流行病應對措施這一要素的影響。
麻省理工學院斯隆商學院副教授 Jackson G. Lu說:「我們在美國和世界各地的數據顯示,集體主義是預測一個地區的人們是否戴口罩的一個強有力的重要因素,」他是一篇詳細介紹這些結果的新論文的作者之一。
集體主義廣義上指的是將一個群體的需求置於個人關注之上的傾向,社會科學家們經常致力於衡量它在不同人群中的存在。研究人員發現集體主義文化是使用口罩的一個關鍵驅動因素,即使在考慮了許多其他因素之後,包括政治取向、國家政策、COVID-19爆發的嚴重程度等等。
Jackson表示:「在集體主義文化中,人們認為戴口罩不僅是一種責任或義務,而且是團結的象徵--我們站在一起,共同對抗這種大流行病。」
這篇題為《集體主義預示著COVID-19期間的口罩使用》的論文於2021年5月20日發表在《美國國家科學院院刊》上。為了進行這項研究,研究人員分析了四個數據集。第一個數據集收集於2020年7月,是由《紐約時報》和研究公司Dynata收集的關於美國口罩使用情況的一個問題調查,包括美國所有3141個縣的248941名美國人。第二個數據集是由YouGov和全球健康創新研究所對美國所有50個州的16737名美國人進行的關於口罩使用情況的調查,時間為2020年4月至9月。
通過分析這兩個數據集,研究人員考察了戴口罩與美國50個州的集體主義措施之間的關聯程度。美國各州的集體主義可以根據人口中具有代表性的樣本對調查的答復來進行分級。
Jackson說:「集體主義與個人主義是心理學中最成熟的文化維度之一。」在分析結果時,研究人員控制了一大批可能影響戴口罩的其他因素,包括各州COVID-19爆發的嚴重程度、政府政策、整個公眾的政治傾向、教育水平、人口密度、人均收入、年齡和性別。
他們發現,無論如何,美國一個州的集體主義評級是一個強有力的、一致的預測口罩使用的因素。例如,夏威夷州是美國集體主義程度最高的州,也是口罩使用率第二高的州(稍稍落後於羅得島州)。而來自美國中部大平原和西部山區的少數幾個州既有低的集體主義得分,又有低的口罩使用水平,包括懷俄明州、南達科他州、蒙大拿州和堪薩斯州。
Jackson表示:「兩個美國數據集的模式是如此驚人的相似,這讓我們對集體主義和口罩使用之間的聯系感到有信心。」
研究人員還使用了兩個全球數據集,將同樣的方法應用於一組國家。第一個數據集是基於YouGov和全球健康創新研究所進行的相同的2020年調查,這次產生了來自29個國家和地區的367109人的口罩使用數據。
第二個全球數據集是麻省理工學院的研究人員與Facebook合作開發的,創建了一個關於口罩使用的加權調查,產生了來自67個國家和地區的277219名參與者的回應。
在世界各國,與美國一樣,結果是相同的:集體主義的分數再次預測了哪些國家傾向於有高水平的口罩佩戴。該研究還發現了影響戴口罩的其他因素。例如,在美國,黨派也是戴口罩的一個強有力的預測因素,民主黨人比共和黨人更可能戴口罩。
Jackson稱,目前的研究可以產生多種類型的未來研究。首先,集體主義的作用可以在其他危機中進行研究,如野火或颶風。此外,作者建議,研究大流行病本身是否影響了以前在國家和美國各州測量的集體主義或個人主義意識將是很重要的。這兩件事對政府官員和政策制定者來說都可能是有用的知識,無論是為了遏制目前的大流行病還是為了在未來拯救生命。
Jackson表示:「了解文化差異不僅可以深入了解這種大流行病,而且有助於世界為未來的危機做好准備。」
來源:cnBeta
科學家在對抗COVID-19的鬥爭中發現了新的潛在治療目標
南加州大學凱克醫學院的研究人員發現了一個新的目標和一種潛在的新療法,可以為對抗COVID-19及其背後的一些病毒變種提供額外的治療方法。疫苗的迅速發展為打擊致命的SARS-CoV-2病毒的傳播提供了一個重要的工具,但是新的變異體的出現和免疫抑制者在接種疫苗後無法產生有效的免疫反應所帶來的群體免疫挑戰表明,需要額外的解決方案來最大化保護。
發表在《生物化學雜誌》上的一項新的南加州大學的研究揭示了針對一種名為GRP78的分子伴侶的療法如何能夠對COVID-19和未來出現的其他冠狀病毒提供額外保護。
像GRP78這樣的伴侶是幫助調節蛋白質正確折疊的分子,特別是當細胞處於壓力之下時。但在某些情況下,病毒可以劫持這些伴侶蛋白來感染目標細胞並在那里繁殖和傳播。GRP78已被牽涉到其它嚴重病毒的傳播中,如伊波拉和寨卡。
GRP78在COVID-19中扮演的角色也不止一個。雖然研究表明,導致COVID-19的病毒SARS-CoV-2通過與細胞表面的ACE2受體結合來感染細胞,但南加州大學凱克醫學院的研究人員考察了GRP78是否也有作用。他們發現GRP78作為ACE2和SARS-CoV-2之間的共同受體和穩定劑,加強了對病毒穗狀蛋白的識別,使病毒更有效地進入宿主細胞。
這項研究提供了支持計算機模型預測的第一個實驗證據,證明了GRP78在細胞中與SARS-CoV-2的尖峰蛋白結合。有趣的是,計算機模型進一步顯示,傳染性更強的COVID-19變種與GRP78的結合更強。
此外,研究小組發現,GRP78還與ACE2結合並充當其調節器--將該蛋白帶到細胞表面,這為SARS-CoV-2提供了更多的結合點和感染細胞。這樣一來,針對GRP78的療法在保護和治療感染COVID-19的人方面可能比單純的疫苗更有效,特別是當涉及到不能接種疫苗的人和可能繞過疫苗保護但仍然依賴GRP78進入和生產的變種時。
作為一個伴侶分子,GRP78的工作是在內質網(ER)中折疊蛋白質,這是一個蛋白質生產工廠。在壓力下,包括由SARS-CoV-2感染引起的壓力,GRP78被運送到細胞表面。在那里,它促進了ACE2和SARS-CoV-2的尖峰蛋白之間的結合,導致了病毒進入的效力增強。一旦進入細胞,已知病毒會劫持ER蛋白折疊機制,其中GRP78是一個關鍵角色,以產生更多的病毒蛋白。
這一過程在受到糖尿病或癌症等其他疾病壓力的細胞中可能會加強,這可能是有潛在健康狀況的人更容易感染SARS-CoV-2的原因之一。
為了研究GRP78在SARS-CoV-2感染中的作用,研究人員用人源化單克隆抗體(hMAb159)處理肺上皮細胞,已知該抗體能從細胞表面去除GRP78,並且在小鼠模型中沒有不良影響。干預措施清除了GRP78並減少了細胞表面的ACE2,減少了SARS-CoV-2能夠附著的目標數量。
這些發現使研究人員得出結論,去除細胞表面GRP78的干預措施,如hMAb159,可以減少SARS-CoV-2的感染,並抑制感染者中COVID-19的傳播和嚴重程度。
健康細胞需要一部分GRP78來正常運作。然而,受壓的細胞,如病毒感染或癌細胞,需要更多的GRP78來生存和繁殖,因此減少體內GRP78數量的治療方法可以減少SARS-CoV-2感染和擴散的嚴重性,而沒有不良影響。
雖然這項研究使用了一種單克隆抗體,但研究人員說,還有其他藥劑可以用來減少GRP78的數量或活性,為潛在的藥物解決方案創造了多種途徑來針對GRP78。GRP78可以成為與現有療法相結合的通用目標,不僅可以打擊COVID-19,而且還可以打擊其他依賴GRP78進行感染的致命性病毒。
該研究小組的下一步是通過動物研究進一步探索這些發現。
雖然這項研究使用了一種單克隆抗體,但研究人員說,還有其他藥劑可以用來減少GRP78的數量或活性,為潛在的藥物解決方案創造了多種途徑來針對GRP78。
來源:cnBeta
全球登革熱病毒威力遠超COVID-19 而新的發現可助力疫苗開發
盡管迄今為止全球SARS-CoV-2感染病例超過1.3億,令人望而生畏,但另一種全球病原體 -
伊蚊傳播的登革熱病毒在2019年出現了超過4億病例的記錄。但由於需要對所有四種登革熱毒株進行同等保護,疫苗開發一直具有挑戰性。今天(2021年5月24日)發表在《自然·通訊》上的預測登革熱病毒感染的臨床和免疫反應的新的可能生物標志物的發現,對於為未來的疫苗提供信息至關重要。
與SARS-CoV-2感染一樣,登革熱病毒感染的影響范圍從無症狀到可能致命的嚴重疾病。氣候變化已將病毒的地理分布范圍從東南亞和拉丁美洲等熱帶地區擴大到美國南部和歐洲。目前只有一種疫苗,即Dengvaxia已被批准用於流行地區的一部分高危人群。
這項研究由佛蒙特大學(UVM)微生物學和分子遺傳學(MMG)副教授Sean Diehl博士領導,旨在確定登革熱感染導致的臨床和免疫反應的生物標志物候選人和預測因素。Diehl和MMG主席Beth Kirkpatrick, M.D., UVM疫苗測試中心主任之前發表的研究表明,正在與約翰霍普金斯大學和美國國立衛生研究院共同開發的登革熱疫苗如何激活免疫反應,保護人們免受這種登革熱病毒的挑戰。
減毒疫苗是針對許多病毒性疾病的最有效和最持久的疫苗的基礎。這種方法被用於正在由維吉尼亞大學共同開發的下一代登革熱疫苗。為了更好地了解減毒活登革熱病毒是如何開啟免疫系統的,Diehl和同事John Hanley博士(維吉尼亞大學研究專家)與Kirkpatrick和疫苗測試中心合作,調查了暴露於特徵明確的安全減毒活登革熱病毒的受試者的免疫細胞中哪些基因被激活或抑制。漢利開發了一種新的統計方法,將基因組學數據與仔細監測暴露於登革熱病毒的研究參與者期間收集的大量臨床數據結合起來。
研究小組發現特定免疫基因的激活與參與者的免疫系統開啟早期細胞防禦機制和製造針對登革熱病毒的保護性抗體的能力之間存在著強烈的關聯。
"這些數據為描述登革熱病毒感染的特徵提供了新的潛在生物標志物,並提供了可以利用來對抗病毒復制的新途徑,"Diehl說。"我們的結果還為我們提供了一些關於我們如何能夠提高保護性免疫反應的線索,這正是開發有效疫苗的目標。"
對於這項研究中發現的一些基因,此前人們對它們在對抗登革熱病毒的反應中的作用所知甚少。"這非常令人激動,因為它可能會帶來對抗登革熱的新方法,所以我們現在正在實驗室里調查這些,"Diehl說。
他和Kirkpatrick還在努力確定接受登革熱疫苗後保護性免疫的持續時間,並且正在確定11年前接受過NIH開發的登革熱疫苗的志願者,以獲得當前的血液樣本進行進一步測試。而形成持久的保護性免疫反應是一種優秀疫苗的基本目標。
來源:cnBeta
研究表明低血氧與呼吸急促是COVID-19患者預後不良的強烈徵兆
一項針對 1095 名因 COVID-19 住院治療的患者的新研究指出,兩項極易在家中觀察的體征,呈現出了與新冠預後不良的強烈相關性。研究合著者、來自華盛頓大學醫學院的 Neal Chatterjee 和心臟病專家 Nona Sotoodehnia 博士指出,血氧飽和度與呼吸頻率異常,屬於就醫後新冠患者預後不良、乃至威脅其生命的強烈徵兆。
脈搏血氧計(資料圖 via SCI Tech Daily)
在即今日即將發表在《流感與其它呼吸道病毒》期刊上的論文中,兩位研究人員建議任何接受 COVID-19 陽性篩查檢測的人員,都在家中認真監測這兩項體征。
目前美國疾病控制與預防中心(CDC)發布的指南,依然缺乏這方面的相應指導,僅告知患者如果遇到明顯的症狀(比如呼吸困難或持續性的胸痛或壓迫),才需要及時尋求醫療救助。
但是新研究發現,即便患者的呼吸和血氧都已經達到了危險的水平,也可能不會遇到以上狀況。
Neal Chartterjee 指出:「這項發現適用於大多數在家中感到焦慮、想知道自己的病情是否會惡化、以及何時才該去醫院的 COVID-19 患者」。
當前指南(來自:US CDC)
如果刻板遵從 CDC...
新研究顯示口罩很大程度上能有效限制COVID-19的傳播
"不要忘記口罩"--盡管現在大多數人都遵循這一建議,但專業人士對口罩的有效性表達了自己的意見。由德國美因茨的馬克斯·普朗克化學研究所的研究人員領導的一個國際團隊使用觀察數據和模型計算來回答開放性問題。
該研究顯示,在哪些條件下,口罩以何種方式實際降低了個人和人群平均感染COVID-19的風險,並有助於緩解傳染病大流行。在大多數環境和情況下,即使是簡單的外科口罩也能有效減少SARS-CoV-2的傳播和COVID-19的感染數量。然而,在空氣中病毒濃度可能很高的環境中,如醫療環境和密集的室內空間,應使用過濾效率更高的口罩(N95/FFP2),並與其他防護措施相結合,如加強通風。
口罩是防止傳染性呼吸道疾病在空氣中傳播的最簡單、最容易使用和最有效的措施之一,但其對COVID-19的作用仍有爭議。一些早期的調查發現,口罩在某些條件下顯然是無效的。另一些則發現功效很高,但對研究結論明顯的矛盾和不一致的情形,並沒有專業人士給出一個解釋。
來自馬克斯-普朗克化學研究所(MPIC)、美因茨約翰內斯-古騰堡大學醫學中心和柏林夏里特大學的研究人員與來自中國和美國的合作夥伴一起,利用觀察數據和一種新型的空氣傳播病毒暴露定量模型,闡明了口罩的功效如何取決於空氣傳播病毒濃度的特徵機制。
"對於SARS-CoV-2的空氣傳播,我們發現通常只是呼出的呼吸道顆粒中的一小部分含有病毒。大多數環境和接觸者是在病毒有限的條件下,其中口罩,包括簡單的外科口罩,對防止COVID-19的傳播有很高的功效,"普朗克研究所的一個Minerva研究小組的負責人Yafang Cheng 解釋說。"我們的研究提供了對人口平均口罩功效的詳細和新穎的機制理解,這解釋了為什麼戴口罩的人口比例較高的地區能更好地控制傳染病大流行"。
然而,在病毒豐富、感染機率高的室內環境中,需要更先進的口罩(N95/FFP2)和其他防護設備來防止空氣傳播。口罩功效對空氣中病毒濃度的強烈依賴性突出了將口罩與其他保護措施(如通風和距離)相結合以保持低感染機率的重要性。
柏林夏里特大學肺病學研究領域負責人Christian Witt說:"高效口罩與其他保護措施的結合對醫院、醫療中心和其他室內環境尤為重要,因為高危病人可能遇到高濃度的病毒。口罩仍將是預防SARS-CoV-2病毒感染的重要保護措施--即使是接種疫苗的人,特別是當接種疫苗提供的保護隨著時間的推移而減少的時候"。
"我們將保護措施的有效性與感染機率和基本繁殖數聯系起來的方法和結果適用於廣泛的呼吸道病毒和疾病,包括冠狀病毒、鼻病毒和流感。它們也可用於評估口罩和其他預防措施對SARS-CoV-2的新的和更具傳染性的突變體的功效。" MPIC的研究小組負責人Hang Su說。"我們的調查還表明,氣溶膠傳播不一定會像麻疹那樣導致非常高的繁殖數量,而且相對較低的繁殖數量並不排除空氣傳播的可能性"。
此外,該研究表明,高度依從性和正確使用口罩對於確保其在減少COVID-19的繁殖數量方面的有效性是多麼重要。為了控制疫情不再持續,外科口罩至少需要60-70%的遵守率(N95/FFP2口罩為40%)。對於傳染性更強的SARS-CoV-2變種,數字只會更高,這再次強調了口罩應與其他保護措施相結合,如通風和保持距離,以減少感染。
來源:cnBeta
研究人員在新冠大流行期間追蹤COVID-19治療藥物的使用情況
據媒體報導,由加州大學爾灣分校和加州大學聖迭戈分校醫學院的一個跨學科研究小組收集的藥物使用模式記錄顯示了加州大學健康中心的臨床醫生在2020年治療COVID-19患者時的思考、護理和科學嚴謹性。
根據5月21日發表在《美國醫學會雜誌》網絡開放版上的一項研究,調查人員檢查了10種不同藥品和藥品類別的使用率數據,以繪制藥物在病毒感染住院患者身上的使用情況。
作者從加州大學COVID研究數據集中獲得了他們的數據,並追蹤了2020年3月10日至12月31日期間在戴維斯、爾灣、洛杉磯、聖迭戈和舊金山的UC Health醫療中心住院的22896名患者。
"這篇論文的『全壘打』真的是在從UC CORDS資料庫建立的數字中,"研究主要作者、UCI臨床藥學教授Jonathan Watanabe說。"你可以清楚地看到某些藥物的使用在大流行期間是如何增長或下降的,以及這些變化是如何與UC醫療服務提供者實時做出的基於證據的決定聯系在一起的。你可以監測我們如何治療我們最病重的病人的演變。"
一個鮮明的例子是對抗菌藥物羥氯喹接受度的轉變,這是白宮簡報中公開討論的主題,也是媒體關注的焦點。在大流行病的早期階段,超過40%的病人使用這種藥物,但到了6月,使用率低於5%。該類藥物中的另一種,即阿奇黴素,在同一時間段內的使用率從40%下降到30%。
Watanabe說:"在大流行病的早期進行了一些研究,這些研究的設計不是特別好,規模有限,似乎顯示羥氯喹是有用的。"我們看到該藥物早期的使用率很高,但後來它就崩潰了,因為隨著時間的推移和更多高質量的試驗的出現,它被證明是無效的。"
地塞米松的情況正好相反,它從3月31日每天給1.4%的病人使用增加到12月底的67.5%。Watanabe說,在英國住院病人的大型試驗中發現,這種廉價的普通皮質類固醇是有效的。
他說:"乍一看,很多人可能會說你不會想使用一種皮質類固醇,從理論上講,它可以減少COVID患者的免疫反應。但試驗確實證明,在這種情況下,本能反應機制是不正確的。該藥物抑制細胞因子風暴的抗炎作用顯然比免疫反應的減弱更為重要"。
瑞德西韋的使用增長了12倍,從6月1日的4.9%增長到12月31日的62.5%。Watanabe說,對此的一個可能的解釋是,這種藥物只在大流行的早期與UC系統的試驗一起提供,隨著時間的推移,這種藥物被更廣泛地分發。
用於治療和預防血栓的依諾肝素也被證明對COVID-19有效,血栓是其常見症狀。在整個2020年,該藥物的使用率仍然高於50%。
"我們傾向於讓一般的住院病人使用抗凝血劑,以減少血栓的風險,這可能會發生,因為他們可能長期躺在原地不動,"Watanabe說。"但後來我們開始注意到COVID患者的血栓性疾病,所以依諾肝素和肝素都變得非常重要,不僅是作為預防,而且是作為治療。
他指出,論文中的使用數字顯示了醫生和其他醫護人員是如何對證據和他們自己的觀察做出有效的實時反應的,而且這些信息對於臨床醫生了解未來的計劃是很重要的,因為這既是治療決策,也是確保經證明的藥物的強大供應。
UCI藥學與制藥科學學院創始院長Jan Hirsch說:"這項發表在《美國醫學會雜誌》的研究是一個深思熟慮的紀事,記錄了UC Health醫療中心的醫生、護士和工作人員為幫助患有潛在生命危險的病人所採取的步驟。一開始,人們對COVID-19的正確治療方案了解不多,但我們的人學得很快,每天都對有效的證據作出反應,有時甚至更頻繁"。
來源:cnBeta
Moderna和輝瑞:早期接種COVID-19疫苗的人年底前或需接種加強針
據媒體CNET報導,Moderna和輝瑞這兩家公司的執行長本周表示,如果人們在早期接種了Moderna或輝瑞公司的COVID-19疫苗,可能需要在今年年底前進行加強針接種。
輝瑞公司執行長Albert Bourla在周三的Axios活動中說:「我所看到的數據支持這樣的觀點,即很可能在8到12個月之間需要加強針疫苗。」他補充說,一些美國民眾可能最早在9月或10月就需要接種加強針疫苗。Moderna執行長Stéphane Bancel在一封電子郵件中告訴該出版物:"對於那些風險最高的人,我會建議在9月開始接種(加強針)。"
美國國家過敏和傳染病研究所所長安東尼·福奇在活動中說,由於對新冠病毒的保護通常不是終身的,"我們幾乎肯定會要求在接種完第一針後的一年左右的某個時候進行加強治療。
臨床試驗後第一批接種新冠疫苗的美國人是一線醫護人員,他們最早可以在12月接種。許多年長的美國人,或有某些健康狀況的人,也可能早在12月或1月就接種了疫苗。
Moderna、輝瑞和強生公司的COVID-19疫苗都被批准在美國緊急使用。強生公司疫苗的潛在加強劑,在方法上與其他疫苗不同,沒有在活動中討論。據報導,該公司表示其疫苗可能需要每年接種一次。強生公司在周四的一份聲明中說,它正在進行試驗,以確定是否以及何時可能需要對其疫苗進行強化治療。
上個月,輝瑞公司的Bourla對其公司的疫苗提出了不同的看法,他說,輝瑞公司的加強劑可能需要 「在6到12個月之間」使用。他還表示,此後可能還需要每年接種。輝瑞公司的一位代表在周四的一份電子郵件聲明中說,「在未來的某個時候可能需要注射加強針......但需要得到監管機構的批准。」
美國疾病控制和預防中心在其網站上說,「COVID-19加強針量的需要和時間尚未確定」,「目前不建議增加劑量」。
截至5月20日,48.2%的美國民眾已經接種了至少一劑新冠疫苗,38.1%的人已經完全接種。
Moderna公司沒有立即回應評論請求。
來源:cnBeta
研究:外來昆蟲和動物入侵可以讓我們更了解COVID-19
據媒體報導,根據今天發表的一篇研究論文,外來昆蟲和動物物種的入侵跟傳染病的爆發有許多共同之處,它們或許可以告訴我們流行病是如何傳播的。生物入侵即動物、昆蟲、植物和微生物通過人類在全球范圍內傳播,正在變得越來越常見,其每年造成全球至少1180億英鎊的損失。
由利茲大學生物學院等國際科學家團隊展開的一項調查顯示,人類疾病的出現跟物種入侵有著許多相同的挑戰,共同研究這些問題可以提供解決方案。
這份報告的作者之一Alison M. Dunn指出:「將人類健康和動物、植物和環境健康考慮在內的集成辦法亟待需要,它們可以來幫助防止未來的流行病和入侵物種在全球范圍內的傳播。這兩個學科的交叉融合可以改善入侵物種和傳染病--包括新冠肺炎等大流行病爆發的預測、預防、治療和緩解。
這篇今天發表在《BioScience》上的論文指出,防止物種入侵需要分析其使如何到達一個新地區(初級傳播)和如何傳播到周圍地區(次級傳播)。
但這種雙途徑分類很少被用於研究人類中新出現的傳染性生物體--盡管眾所周知,行為、收入、旅遊和貿易等因素會影響傳播。
資料圖
入侵的昆蟲是引起人類疾病的生物體最常見的傳播者。虎蚊通過貿易傳播到所有有人居住的大陸從而導致了登革熱、黃熱病、西尼羅河病毒和基孔肯雅熱疾病的傳播。
科學家指出,雖然引起這些疾病的病原體跟入侵物種經歷著相同的階段,但它們的傳播速度要快得多,進而促成了大流行的發生。
即使是重新出現的「本土」疾病的傳播模式如西非的伊波拉也跟入侵物種的傳播模式相似。
這篇論文的結論是,生物安全是防止入侵物種和傳染病在人類中傳播的關鍵,另外它還呼籲醫學科學家和生態學家共同努力以更多地去了解這兩者。
該研究的論文第一作者、Estación Biológica de Doñana研究人員Montserrat Vilà教授表示:「像COVID-19這樣的流行病和生物入侵有著很多共同之處。它們往往被相同的全球變化驅動因素聯系在一起並且呈現出相似的特徵......鑒於全球新出現的傳染性病原體和生物入侵的比率不斷上升以及新冠病毒導致的持續全球健康危機,對綜合和跨學科方法來實現生物安全的需求從未如此迫切。」
來源:cnBeta
新發明的COVID-19唾液測試方法同時實現了便攜、廉價、快速與准確
研究人員在《自然-通訊》雜誌上報告說,一種新的冠狀病毒測試可以在不到30分鍾內從唾液樣本中獲得准確的結果。這項技術中使用的手持設備的許多部件都可以3D列印,而且該測試可以檢測到每1微升液滴中只有一個病毒顆粒的情形。
領導這項研究的伊利諾伊大學厄巴納-香檳分校化學和生物分子工程教授Huimin Zhao稱已經開發出一種快速、高度敏感和准確的檢測方法,以及一種可攜式、以電池為動力的COVID-19檢測設備,可以在任何地方、任何時間使用。研究人員發現,盡管它仍處於原型階段,但該設備的成本估計不到78美元,而每次測試所需的試劑和其他材料將達到6-7美元。
目前的冠狀病毒測試技術復雜、昂貴、耗時,並且需要龐大的設備和專家分析員,而新設備可以由任何受過最低限度培訓的人裝載樣品並完成判斷。
這項創新是源於Zhao的實驗室最近發現了製造人工限制性酶的系統,該系統可以被編程來識別和切割生物體基因組中的特定基因。在新設備中,這些酶攜帶著標記感興趣的病毒基因的DNA指南。這些酶裂解基因被標記為一種染料,只有在基因被切割後才會發出螢光。由此產生的螢光表明這些基因是存在的,這就可以判斷出COVID-19陽性結果。
這項新技術被稱為 "可擴展的可攜式測試",簡稱SPOT,它摒棄了目前許多測試方案所要求的加熱和冷卻每個樣本以獲得結果的復雜過程。SPOT還可以檢測每個樣本的多個基因,使其比單基因測試更准確,單基因測試可能產生不正確或不確定的結果。另一個優勢是它利用了唾液,這比鼻拭子更容易收集,而且侵入性更小。
研究小組用104份臨床唾液樣本對SPOT進行了測試。他們發現,它准確地識別了30個SARS-CoV-2陽性樣本中的28個,以及74個SARS-CoV-2陰性樣本中的73個。
研究人員還用含有流感病毒、冠狀病毒和其他三種人類冠狀病毒的樣本測試SPOT裝置。它准確地識別了含有新冠狀病毒的樣本,且無論樣本中是否存在其他病毒。
來源:cnBeta
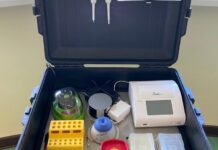
萊比錫大學製作出手提箱大小的實驗室 可幫助落後地區快速檢測COVID-19
PCR測試是識別SARS-CoV-2的准確工具。然而,有效的結果往往要在幾天後才能得到。此外,實驗室必須裝備精良,擁有訓練有素的人員和足夠的財政資源,所有這些在非洲通常都是一個問題,但現在一個可攜式手提箱可以提供足夠的幫助。通過與幾所非洲大學合作,萊比錫大學的科學家們發現,這種小型實驗室提供的測試結果幾乎與PCR測試一樣好--而且幾乎是實時的。研究人員現已在《分析化學》雜誌上發表了他們的發現。
用於快速檢測非洲SARS-CoV-2的移動實驗室
非洲大陸大部分國家的測試設施和醫療基礎設施遠遠達不到歐洲標準。而這個箱子就像一個小型的移動實驗室,配備了一個診斷設備、太陽能電源、各種試劑、一些參考RNA提取物和橡膠手套。萊比錫大學動物衛生和獸醫公共衛生研究所的病毒學家Ahmed Abd El Wahed博士表示,有了這個工具,即使在最偏遠的地區,也可以直接在現場進行測試,且只需15分鍾就能得到結果。
因此,受感染的人可以更快地被識別和隔離。在那些可能不得不長時間等待疫苗的國家,這是一項重要的拯救生命的措施,並將有助於控制COVID-19大流行病。在萊比錫大學的第一項研究中,基因組分析(RPA方法,重組聚合酶擴增)被用來檢測幾乎實時的SARS-CoV-2感染,准確率達到94%。Abd El Wahed博士解釋了該移動實驗室的簡單程度:"一個唾液樣本或一個鼻拭子就足以進行測試,所有試劑都可以在室溫下使用。"
現在將用於進行冠狀病毒檢測的方案已經成功地用來評估其他幾種傳染病,例如在2015年西非伊波拉疫情爆發期間在幾內亞進行的實踐。對於COVID-19的診斷,移動手提箱實驗室已經在埃及、加納和塞內加爾、剛果民主共和國、馬達加斯加、奈及利亞、蘇丹和烏干達開始試驗性質的運用,現在將在進一步的研究中對結果進行評估。蘋果結果將確定所開發的SARS-CoV-2 RPA檢測的確切性能,並與PCR檢測進行比較。如果結果具有可比性,正如初步數據所顯示的那樣,手提箱實驗室可能很快就會越來越多地用於臨床領域以確定SARS-CoV-2感染者。
來源:cnBeta
研究顯示一種激素藥物可以解除冠狀病毒尖峰蛋白並阻止COVID-19的發展
賓夕法尼亞州醫學會的一項新研究顯示了抗雄激素藥物如何破壞病毒入侵細胞所需的關鍵受體。減少雄性激素水平的激素藥物可能有助於解除用於感染細胞的冠狀病毒尖峰蛋白,並阻止嚴重的COVID-19疾病的進展,賓夕法尼亞大學Abramson癌症中心的研究人員的一項新的臨床前研究表明,並在線發表在Cell
Press的iScience上。
研究人員展示了兩種受體--被稱為ACE2和TMPRSS2--是如何被雄性激素調節並被SARS-CoV-2用來進入宿主細胞的。他們在實驗室研究中還顯示,用臨床證實的抑制劑Camostat和其他抗雄性激素療法阻斷這些受體,可以防止病毒進入和復制。
這些發現使人們對該病毒的分子機制有了更多的了解,但也支持使用抗雄性激素療法來治療COVID-19感染,這些療法目前正在臨床試驗中進行研究,並產生了有希望的結果。他們還支持顯示男性與女性相比死亡率和疾病嚴重程度增加的數據,因為女性的雄性激素水平低得多。
高級作者、賓夕法尼亞大學佩雷爾曼醫學院癌症生物學助理教授Irfan A. Asangani博士說:"我們提供的第一個證據表明,不僅已知受雄性激素調節的TMPRSS2,而且ACE2也能直接受這種激素的調節,研究結果還表明,SARS-CoV-2尖峰依靠這兩個受體來刺穿和進入細胞,而且它們可以用現有的藥物阻斷。這很重要,因為如果成功阻止病毒進入,就會減少病毒量和疾病的發展。"
Camostat是一種在日本被批准用於治療胰腺炎的藥物,可以抑制TMPRSS2。其他抗雄性激素療法,包括用於治療前列腺癌的雄性激素剝奪療法也具有類似的功能。受男女之間COVID-19發病率差異的驅動,癌症研究人員試圖更好地了解雄性激素及其受體在感染中發揮的作用,長期以來,人們知道感染是前列腺癌的一個驅動因素。
研究人員用一種假型SARS-CoV-2進行了實驗,這種假型攜帶病毒的尖峰蛋白,但不攜帶其基因組。
在雄性激素水平明顯降低的小鼠和用抗雄性激素治療的細胞中,研究人員發現TMPRSS2和ACE2幾乎沒有表達,這表明兩者都受到激素的調節。他們還觀察到用Camostat抑制TMPRSS2是如何阻止尖峰進入細胞的引子的。這種藥物以及用於治療前列腺癌的抗雄激素療法恩扎魯胺也阻止了病毒進入肺部和前列腺細胞。他們發現,將這些療法結合起來,可以大大減少病毒進入細胞。
作者寫道:"綜合來看,我們的數據為臨床評估TMPRSS2抑制劑、雄性激素剝奪療法/雄性激素受體拮抗劑單獨或與抗病毒藥物聯合使用提供了強有力的理由,以防止COVID-19進展。"
3月,來自巴西的研究人員報告了600名住院病人的初步結果,該臨床試驗調查了proxalutamide,一種新的抗雄激素療法用於治療COVID-19。研究人員報告說,這種藥物將死亡風險降低了92%,與標準護理相比,中位住院時間縮短了9天。接下來,Asangani和他的同事將與微生物學教授、賓夕法尼亞州冠狀病毒和其他新出現的病原體研究中心的聯合主任Susan R. Weiss博士合作,利用活體SARS-CoV-2進一步研究這些發現,以及抗雄激素療法阻斷該病毒不同變種的能力,這些變種不斷出現,通常由其尖峰蛋白區分。
來源:cnBeta
82%的COVID-19住院患者會出現神經系統問題
根據COVID-19神經功能障礙全球聯盟研究(GCS-NeuroCOVID)的一項中期分析,有臨床診斷的COVID-19相關神經症狀的患者在醫院死亡的可能性是沒有神經系統並發症的患者的6倍。今天(2021年5月11日)發表在《美國醫學會雜誌》網絡版上的一篇論文介紹了收集有關COVID-19疾病的神經系統表現的發生率、嚴重程度和結果的全球努力的早期結果。
該聯盟的主要研究者、匹茲堡大學醫學院和UPMC的重症監護醫學、神經病學和神經外科副教授Sherry Chou醫學博士、理科碩士說:"在大流行病的早期,很明顯,有相當數量的人生病住院,也會出現神經系統問題。一年後,我們仍在與一個未知的隱形敵人戰鬥,就像在任何戰鬥中,我們需要情報--我們必須盡可能多地了解COVID-19對正在患病的病人和倖存者的神經系統的影響。"
COVID-19神經功能障礙全球聯盟研究的主要調查員,匹茲堡大學醫學院和UPMC的重症醫學、神經學和神經外科副教授,以及皮特薩法爾復蘇研究中心的副主任Sherry Chou
GCS-NeuroCOVID是迄今為止最大的COVID-19神經系統表現的隊列研究,橫跨除南極洲以外的各大洲的133個成人患者點。在一組3744名住院的COVID-19成年患者中,82%有自我報告或臨床捕獲的神經系統症狀。近10個病人中有4個報告有頭痛,大約10個病人中有3個說他們失去了嗅覺或味覺。在臨床診斷的綜合症中--不管病人是否意識到問題,床邊的臨床醫生可以觀察到的異常--急性腦病最為常見,影響了近一半的病人,其次是昏迷(17%)和中風(6%)。
盡管早期人們擔心冠狀病毒能夠直接攻擊大腦並導致腦部腫脹和炎症--腦膜炎和腦炎--但這些事件非常罕見,在住院的COVID-19患者中發生率不到1%。研究人員分析了三種不同類型患者隊列的數據--"所有COVID-19"隊列,包括所有3055名COVID-19住院患者,無論他們的神經系統狀況如何;"神經系統"隊列,包括由GCS-NeuroCOVID聯盟彙編的475名有臨床確認的神經系統症狀的COVID-19住院患者。以及 "ENERGY"隊列,即214名住院的COVID-19患者,他們需要由神經病學顧問進行評估,並同意參加歐洲神經病學學會神經-COVID注冊中心(ENERGY),該中心是GCS-NeuroCOVID聯盟的正式合作夥伴。
該研究發現,預先存在任何一種神經系統疾病--從大腦、脊髓和神經疾病到慢性偏頭痛、痴呆症或阿爾茨海默病等等是發生COVID-19相關神經系統並發症的最強預測因素,它們的風險增加了兩倍。此外,有任何與COVID-19有關的神經系統症狀,從像失去嗅覺這樣看似無害的東西到像中風這樣的重大事件都與六倍的死亡風險有關。即使一個病人戰勝了困難並康復了,他們的長期健康前景仍然是不確定的。
"即使大流行病被完全根除,我們仍然在談論數百萬需要我們幫助的倖存者,重要的是要找出這些病人所面臨的症狀和健康問題,未來幾年仍有大量的工作。"
來源:cnBeta
研究表明輝瑞等公司的COVID-19疫苗對新冠病毒變種有效
據媒體CNN報導,周三發表的一批新研究顯示新冠疫苗對令人擔憂的新變種有多大作用--其中一項研究表明,「加強劑」可以幫助它們發揮更大的作用。至少有一項研究還表明,完全接種疫苗很重要。在以色列進行的第一項全國性冠狀病毒疫苗接種研究顯示,輝瑞/BioNtech公司的疫苗在接種兩劑後效果更好。
以色列衛生部的Eric Haas博士及其同事在《柳葉刀》醫學雜誌上報告說,兩劑疫苗對感染、嚴重疾病和死亡的保護率超過了95%。
他們寫道:「兩劑BNT162b2對所有年齡段的人都非常有效,可以預防有症狀和無症狀的SARS-CoV-2感染以及與COVID-19有關的住院、嚴重疾病和死亡,包括那些由B.1.1.7 SARS-CoV-2變體引起的感染。」
B.1.1.7變體,首先出現在英國,已經廣泛傳播,現在是在美國最常見的新變體。當研究進行時,它在以色列也很常見。首次出現在南非的B.1.351變體也在以色列傳播,但在研究時並沒有造成很多感染,因此研究人員無法說明疫苗對該變體的效果如何。由於以色列人口較少,它能夠迅速為其大部分人口接種疫苗。
研究發現,輝瑞公司的疫苗在第二次接種後7天內提供了95.3%的感染保護和96.7%的死亡保護。研究小組寫道:「在接種後14天,第二劑疫苗提供的保護增加到96.5%,防止感染,98%防止住院,以及98.1%防止死亡。」但是只接種一劑疫苗的人得到的保護要少得多。單劑疫苗僅能提供57.7%的感染保護,75.7%的住院保護,以及77%的死亡保護。
英國諾丁漢大學分子病毒學教授Jonathan Ball表示:「隨著新變種的出現,用疫苗提升你的免疫力將更加重要,這些變種可能已經獲得了基因變化,使它們對疫苗或自然感染後產生的免疫力更有抵抗力,」他沒有參與這項研究。
另外,當B.1.351和B.1.1.7同時流行時,卡達的一個團隊研究了輝瑞公司的疫苗在那里的人口中的效力。他們發現了令人放心的結果。
「在接種第二劑後的14天或更長時間內,該疫苗對任何有記錄的B.1.1.7變體感染的估計有效性為89.5%。」研究人員在給《新英格蘭醫學雜誌》的一封信中寫道:「對任何有記錄的B.1.351變體的感染的有效性為75%。」
世界各地出現的許多新變種都發生了突變,幫助它們至少部分地躲避人類免疫系統,包括疫苗引起的免疫反應。衛生官員擔心這種病毒可能會發生更多的變化,變成能夠更有力地抵抗疫苗作用的形式--就像大多數年份的流感一樣。
越來越多的年輕人被送進醫院,因為一種更有傳染性的新冠病毒毒株成為主導。因此製造商已經在製作和測試針對最令人擔憂的變種的配方。Moderna和輝瑞公司生產的新型mRNA疫苗的設計使這一工作比過去更容易。用作疫苗基礎的遺傳物質是在實驗室里製造的,其序列很容易調整。疫苗製造商Moderna周三報告說,提供半劑量的現有疫苗的加強針可以提高對B.1.351和P.1的免疫反應。Moderna在一份聲明中說,專門為配合B.1.351而配製的加強劑甚至更為有效。
Moderna公司在一項第二階段試驗中測試了其現有疫苗或專門針對B.1.351的版本的「加強劑」,這些人在6至8個月前已經接種過疫苗。血液測試顯示,這些志願者中有一半人在接受強化注射前對B.1.351和P.1變體的抗體反應較低。
Moderna在聲明中說,在強化治療兩周後,他們對世界上最常見的新冠變種--以及B.1.351和P.1的抗體水平有所提高。該公司說:「大多數不良事件的嚴重程度是輕度或中度的。」
「我們對這些新數據感到鼓舞,這些數據增強了我們的信心,我們的強化策略應該對這些新檢測到的變體有保護作用。」Moderna公司執行長Stéphane Bancel在聲明中說:「滴度強烈而快速地提升到高於初級疫苗接種的水平,這也清楚地表明了mRNA-1273誘導免疫記憶的能力。」
該公司還在測試一種將原始配方與B.1.351特定配方相結合的疫苗加強劑。Bancel說:「我們將繼續對我們的COVID-19疫苗進行必要的更新,以控制該大流行病。」該公司已將作為第二階段試驗的一部分收集的數據提交給一個預印本網站,並表示當它從試驗中獲得更多數據時,它將提交給同行評議的雜誌發表。
在另一項研究中,疫苗製造商Novavax證實了早先的研究結果,該結果顯示其疫苗可以防止B.1.351。發表在《新英格蘭醫學雜誌》上的這項研究證實了該公司之前宣布的內容--在南非,Novavax公司的疫苗在一般成年人中的療效約為49%,無論其HIV狀況如何,在HIV陰性成年人中的療效為60%。
該公司在3月份發布了最新的試驗結果,其中發現該疫苗在未感染愛滋病毒的健康成年人中降低了55%的症狀性感染風險--愛滋病毒會抑制免疫系統。周三公布的數據中不包括這些更新的數據。
Novavax公司尚未向美國食品和藥物管理局申請用其疫苗的緊急使授權,該疫苗的配方與Moderna、輝瑞/BioNTech和強生公司的疫苗不同。
來源:cnBeta
與脫發有關的新型遺傳生物標記物可確定男性COVID-19的嚴重程度
研究人員發現了一種新的生物標志物,可以識別最有可能進入ICU的男性COVID-19患者。今天在EADV的2021年春季研討會上發表的研究結果表明,具有對雄性激素敏感的遺傳特徵(表型)的男性,更有可能經歷嚴重的COVID-19疾病。
研究人員在觀察到因COVID-19住院的男性中出現雄性激素性脫發(一種常見的脫發形式)的人數與類似年齡匹配人群的預期人數(79%對31-53%)相比不成比例後,開始研究雄性激素受體(AR)基因與COVID-19之間的關聯。
眾所周知,雄性激素性脫發是由AR基因的變異控制的,它影響身體對雄性激素(如睪丸激素)的敏感程度。此外,與COVID-19感染有關的一種酶(TMPRSS2)受雄性激素反應元件的調節,這意味著它也可能受到AR基因變異的影響。由於位於AR基因中的多穀氨醯胺重復(CAG重復)區域與雄性激素敏感性和雄性激素性脫發有關;這項研究試圖確定CAG重復區域長度與COVID-19疾病嚴重程度增加的易感性之間的聯系。
一項對65名住院的COVID-19陽性男性的前瞻性研究測量了每個人的AR CAG重復長度。研究人員發現,CAG重復區長度低於22個核苷酸(CAG<22)的男性COVID患者被送入ICU的可能性明顯低於CAG數大於或等於22個核苷酸(CAG≥22;P=0.05)的患者。
美國加利福尼亞州歐文市應用生物學公司首席醫療官Andy Goren博士解釋說。"我們的數據顯示,較長的AR CAG分數與更嚴重的COVID-19疾病有關,並表明AR CAG重復長度可作為一種生物標志物,幫助識別最有可能入住ICU的男性COVID-19患者"。
他繼續說:"與雄性激素受體有關的生物標志物的鑒定是另一個證據,強調了雄性激素在COVID-19疾病嚴重程度中的重要作用"。
在EADV春季研討會上報告的由Andy Goren博士和他的團隊進行的進一步研究探索了一種有希望的COVID-19新療法:使用一種新型雄激素受體拮抗劑來調節TMPRSS2的表達,這可能實現有效治療COVID-19患者。這項研究的結果已提交給一家同行評審的雜誌發表。
"這項研究通過對遺傳學的作用及其與COVID疾病的聯系提供關鍵見解,展示了皮膚病學的科學價值。這是今年EADV春季研討會上展示的一些開創性摘要的一個很好的例子,"EADV董事會成員、華沙醫科大學教授Lidia Rudnicka教授說。
來源:cnBeta
研究稱大劑量維生素D未能改善中度至重度COVID-19患者的病情
據媒體報導,研究人員近日對240名患者進行了一項臨床試驗,這些患者在入院時獲得了20萬IU的維生素D3。補充劑並沒有縮短住院時間或影響需要重症監護的比例。入院時給予大劑量的維生素D能否改善中度或重度COVID-19患者的病情?根據發表在《美國醫學會雜誌》(JAMA)上的一項巴西研究,答案是否定的。
這篇文章報告了一項隨機、雙盲、安慰劑對照的臨床試驗,這種研究被認為是評估藥物療效的黃金標準。它是在FAPESP的支持下由聖保羅大學醫學院的研究人員進行的,他們在2020年6月至8月期間招募了240名在聖保羅市綜合醫院和Ibirapuera野戰醫院治療的患者。
「體外研究或動物試驗以前表明,在某些情況下,維生素D及其代謝物可以具有抗炎和抗微生物的作用,並能調節免疫反應。我們決定研究在急性病毒感染的情況下,高劑量的物質是否能產生保護作用,減少炎症或病毒負荷,」該項目的主要研究人員Rosa Pereira告訴Agência FAPESP。
志願者被隨機分為兩組,其中一組被給予維生素D3,單劑量為20萬IU,溶於花生油溶液。另一組只給予花生油溶液。所有參與者都按照醫院治療疾病的標準方案進行治療,其中包括給予抗生素和抗炎藥物。
研究的主要目的是看急性補充劑是否會影響這些病人的住院時間,但研究人員也想知道它是否會減輕進入重症監護室(ICU)的風險。在這些臨床結果中,沒有觀察到各組之間的明顯差異。據 Pereira說,這項研究首先是為了評估對住院時間的影響,需要有更多的志願者來對死亡率的影響進行科學上可接受的估計。
她說:「到目前為止,我們可以說沒有跡象表明要對來醫院就診的COVID-19重症患者進行維生素D治療。」
對於研究作者Bruno Gualano來說,這些發現表明,至少目前還沒有治療COVID-19的「靈丹妙藥」。他說:「但這並不意味著持續使用維生素D不能產生某種有益的影響。」
理想的劑量
Pereira目前正在領導FM-USP的一項研究,以了解具有足夠循環水平的維生素D的受試者是否比那些營養素水平不足的人更好地對抗SARS-CoV-2感染。
她解釋說,血液中維生素D的理想水平和每日補充劑量因年齡和整體健康狀況而異。老年人和包括骨質疏鬆症在內的慢性病患者每毫升血液中應超過30納克(ng/mL)。對於健康的成年人,20納克/毫升是一個可接受的閾值。
Pereira說:「理想的方法是逐個分析,如果有必要的話,通過血液檢查定期定量,如果發現缺乏,則進行補充。」
來源:cnBeta
專家認為美國可能無法實現COVID-19群體免疫的目標
在《紐約時報》發表的一篇文章中,專家們認為,許多因素正在「吞噬著」美國實現群體免疫的夢想,包括持續的疫苗猶豫、個別城市或社區的免疫力以及COVID-19變種的傳播。隨著每日COVID-19疫苗接種率的放緩和變種的繼續傳播,一些科學家和公共衛生專家正在將注意力從群體免疫轉移到繼續接種疫苗以克服這一流行病。
梅奧診所表示,群體免疫或社區免疫是指一個社區的大部分人(群體)對某種疾病具有免疫力,使疾病不可能在人與人之間傳播。人們在接觸到一種病毒後,無論是通過接種疫苗還是通過感染,都會產生免疫力。這兩種方法都能「訓練」一個人的免疫系統識別和應對入侵的病毒,並減少該病毒在人與人之間的傳播。
達到群體免疫所需的神奇數字似乎並不存在,專家們列舉的百分比從60%到80%的人口都有。美國國家過敏症和傳染病研究所所長安東尼·福奇(Anthony Fauci)已經改變了他對需要多少疫苗接種者才能達到群體免疫的看法。正如他向《紐約時報》解釋的那樣,現在的重點不應該是 "傳統意義上的群體免疫",而應該是繼續接種疫苗以降低感染COVID-19的風險。
一些專家說,對於像COVID-19這樣具有傳染性和廣泛性的病毒,群體免疫是不可能的。特別是當考慮到擁擠、人類行為和其他因素時,病毒學家David M. Morens告訴《紐約時報》:「富人區的群體免疫可能是X,然後你去一個街區外的擁擠社區,它是10倍。」
一些專家認為,盡管群體免疫的概念可能會成為一個空想,而且美國可能永遠不會達到使整個國家獲得免疫力的特定數量的疫苗接種者,但這並不使疫苗接種的作用變得不那麼重要。事實上,這是管理病毒和確保最脆弱人群不生病的唯一方法。
在《紐約時報》的文章中,哈佛大學陳曾熙公共衛生學院的流行病學家Marc Lipstitch強調了減少疾病的重要性。
「絕大多數的死亡率和衛生保健系統的壓力來自於有一些特殊情況的人,特別是60歲以上的人,」Lipstitch告訴《紐約時報》。「如果我們能夠保護這些人免受嚴重疾病和死亡的影響,那麼我們將把 Covid從一個社會的破壞者變成一個普通的傳染病。」
根據CDC的數據,大約44%的美國成年人已經接種了至少一劑COVID-19疫苗,大約31%的人已經完全接種。在美國,所有18歲及以上的成年人都有資格接種COVID-19疫苗。盡管這些數字充滿希望,但接種疫苗的人數比之前幾周要少,這表明可能需要在當地做出努力,說服那些對接種疫苗持觀望態度的人。
在接受CNN采訪時,醫生和教授Leana Wen說,她同意美國需要努力實現群體免疫,但她不確定這是否能實現。Wen說,疫苗接種工作應該從大規模接種點轉移到較小的社區接種點,以便將疫苗送到難以接觸到的人群中。
盡管專家以及美國總統喬·拜登對群體免疫的作用並不確定,但恢復正常以及最重要的是減少傷害的目標仍然是抗擊COVID-19的首要任務。
「該病毒不太可能消失,」埃默里大學的進化生物學家Rustom Antia告訴《紐約時報》。「但我們希望盡我們所能,檢查它是否有可能成為一種溫和的感染。」
來源:cnBeta
科學家研發出能大幅改善COVID-19檢測和追蹤的新晶片
據媒體報導,來自新墨西哥大學計算基因組學與技術實驗室(CGaT)主任Jeremy Edwards和他在加州帕洛阿爾托Centrillion Technologies和西維吉尼亞大學的同事開發了一種晶片,它可以為COVID-19等病毒提供了一種更簡單、更快速的基因組測序方法。
他們的研究題為「SARS-CoV-2臨床樣本的高精度晶片重測序」,成果最近已發表在美國化學學會的《Langmuir》上。
據了解,這種方法能對每個樣本的95%的基因組進行測序,准確率超99.9%。
來自新墨西哥大學化學和化學生物系的Edwards教授表示:「這項新技術可以更快、更准確地追蹤COVID和其他呼吸道病毒,包括新變種的出現。有了這個簡單而快速的檢測程序,科學家們將能更准確地跟蹤病情發展並更好地預防下一次大流行的發生。」
由於全球有超1.42億人感染病毒,警惕的檢測和接觸者追蹤是減緩COVID-19傳播的最有效方法。傳統的臨床檢測方法往往會產生假陽性或陰性,傳統的測序方法耗時且昂貴。這項新技術實際上將能消除掉所有這些障礙。
Edwards表示:「自從論文提交以來,該技術在精度和靈敏度方面有了進一步的發展。晶片技術是大規模病毒基因組監測和監測病毒變異的最佳技術。這項技術不僅可以幫助控制這種流行病還可以防止未來的流行病。」
來源:cnBeta
新研究表明COVID-19是一種血管疾病
據媒體報導,科學家們早就知道,SARS-CoV-2獨特的刺突蛋白質通過附著在健康細胞上來幫助病毒感染宿主。現在,一項新的重大研究表明,它們在疾病本身中也起著關鍵作用。這篇於2021年4月30日發表在《Circulation Research》上的論文還明確指出,COVID-19是一種血管疾病,其確切地展示了SARS-CoV-2病毒是如何在細胞水平上損害和攻擊血管系統的。
這些發現將有助於解釋COVID-19各種看似不相關的並發症並可能為更有效的治療方法的新研究打開大門。
「很多人認為這是一種呼吸系統疾病,但它實際上是一種血管疾病,」助理研究教授、這項研究的論文共同高級作者Uri Manor表示,「這可以解釋為什麼有些人會中風,為什麼有些人身體的其他部位會出現問題。它們之間的共同點是它們都有血管支撐。」
索爾克的研究人員跟加州大學聖地亞哥分校的科學家聯合撰寫了這篇論文,其中包括共同第一作者Jiao Zhang和共同高級作者John Shyy等人。
雖然這些發現本身並不完全令人驚訝,但該論文首次提供了明確的確認並詳細解釋了這種蛋白質破壞血管細胞的機制。越來越多的人認為SARS-CoV-2會影響血管系統,但它是如何影響血管系統的還不清楚。同樣,研究其他新冠病毒的科學家長期以來一直有在懷疑時刺突蛋白導致了血管內皮細胞的損傷,但這是首次有記錄的過程。
在這項新研究中,研究人員創造了一種「假病毒」,它被SARS-CoV-2典型的刺突蛋白冠狀結構包圍,但不包含任何實際的病毒。暴露於這種假病毒對動物模型的肺部和動脈造成了損害--這證明單是刺突蛋白就足以引起疾病。組織樣本顯示肺動脈壁上的內皮細胞有炎症。
然後研究小組在實驗室復制了這一過程,他們將健康的內皮細胞暴露在刺突蛋白下。結果他們發現刺突蛋白通過跟ACE2結合來破壞細胞。這種結合破壞了ACE2向線粒體發出的分子信號,進而導致線粒體受損和破碎。
以前的研究表明,當細胞暴露於SARS-CoV-2病毒時也會產生類似的效果,但這是首個表明細胞暴露於刺突蛋白本身時就會發生損害的研究。
Manor表示,對這種刺突蛋白突變的進一步研究將為SARS CoV-2突變病毒的傳染性和嚴重性提供新的見解。
接下來,研究人員希望進一步研究被破壞的ACE2蛋白破壞線粒體並導致它們改變形狀的機制。
來源:cnBeta
研究人員:阿斯利康COVID-19疫苗帶來的好處大於風險
據媒體報導,因懷疑跟致命血凝塊有關而暫停阿斯利康疫苗接種可能會讓COVID-19繼續傳播並引發更多死亡病例。阿斯利康COVID-19疫苗被懷疑跟少數深靜脈血栓(DVT)病例有關。這導致幾個國家暫停了阿斯利康疫苗的注射並對深靜脈血栓的因果關系展開了調查。
歐洲的研究人員合作探索了一種假設,即暫停阿斯利康的疫苗接種,即使是短暫的暫停也可能會導致COVID-19在易感人群中更快的傳播進而導致更多的死亡。
研究人員報告在最新發表的文章中指出,在法國和義大利,他們通過使用流行病SEIR模型和對公開可得數據的統計分析估算出暫停阿斯利康疫苗接種導致的額外死亡人數以及那些可能跟DVT不良事件有關的人數。
他們得出的結論是,使用阿斯利康疫苗的好處遠大於其相關風險,並且在傳播數量較大的情況下相對好處更大。
Chaos發表的一篇題為《Modeling the second wave of COVID-19 infections in France and Italy via a stochastic SEIR model》的論文對SEIR模型進行了討論。它能預測該疾病在法國和義大利的第二波流行的規模和時間。
倫敦氣候與環境科學實驗室和倫敦數學實驗室的Davide Faranda表示:「盡管它非常簡單,但該模型能通過增加交互作用作為數據中的隨機性來源來傳播不確定性。它模仿了我們由於測試能力和不斷發展的政治和醫療協議而忽略了模型的確切參數。」
風險-收益分析是通過使用一種受費米估算啟發的方法來執行的。該小組比較了由於阿斯利康疫苗部署的時間限制而導致的額外死亡人數和由於其可能的副作用而導致的額外死亡人數。鑒於疫苗可能產生的副作用存在許多不確定性,於是研究人員採用了最壞情況的計算方法以為相關的超額死亡提供了一個可靠的上限。
Faranda指出:「我們的工作顯示,在法國和義大利暫停阿斯利康疫苗接種3天而沒有用另一種疫苗替代,這分別會導致約260人和130人死亡。這兩個國家死亡人數之間的差異是由於它們不同的流行病學情況,特別是由於義大利在2021年3月15日測量到的基本傳染數R0高於法國。」
該小組還分析了恢復疫苗接種的情況。
Faranda指出:「過量死亡的數量級仍跟中斷前恢復接種疫苗所觀察到的死亡率相同,但比例下降了兩倍。這是流行病學動態非線性效應的明顯結果。那些沒有接種疫苗的人在恢復接種疫苗之前可能會污染其他人。」
即使有幾個國家已經恢復或即將恢復阿斯利康的疫苗接種,研究人員表示,中斷的影響很難抵消,他們需要加倍部署疫苗。對於已經恢復了阿斯利康疫苗接種的大國來說,對疫苗的信心下降比例達到了不可忽視的水平。
「這里提出的分析是通過一個簡潔但經過良好設置和測試的模型進行的,我們希望我們的結果將使用復雜的模型和數據收集練習以成為更詳細、更先進、更成熟的調查的起點,」Faranda說道。
來源:cnBeta
科學家開發出可預測COVID-19重症病例的新檢測方法
據媒體報導,截至2021年4月,全球已有300多萬人死於COVID-19。在大流行早期,研究人員開發了准確的診斷測試並確定了跟更糟糕結果相關的健康狀況。然而,對於哪些人面臨住院、使用呼吸機或死於這種疾病的最高風險,臨床預測指標在很大程度上仍表現出了很大的不足。
資料圖
本周,研究人員在美國微生物學會開放獲取的期刊《mSphere》上發表的文章中描述了一種兩步預測試驗,它可以幫助預測患者對SARS-CoV-2感染的反應。該測試將疾病風險因素評分跟感染早期產生的抗體測試相結合。研究人員指出,它可以在診斷時使用,以此在最嚴重的症狀出現之前幫助指導治療選擇。
來自加州大學歐文分校化學生物學家Gregory Weiss博士實驗室的研究生Emily Sanders表示:「你可以非常敏感地預測有人會患上嚴重的COVID-19病例。」據悉,Sanders和Sanjana Sen、Kristin Gabriel共同領導了這項研究,他們也是Weiss實驗室的研究生。
大多數診斷測試都是會去搜索跟中斷病毒有關的抗體。Weiss表示,這個研究團隊最初是按照同樣的策略去開發他們自己的診斷方法,但他們意識到很多競爭的測試很快就會出現。相反,他們把重點放在了其他未研究過的抗體上,這些抗體不一定會破壞病毒或幫助免疫系統對抗感染。
「其他人都在尋找能中和病毒的良好抗體,我們沒有看到足夠多的無用抗體,」這項研究的論文資深作者Weiss說道。
Gabriel指出:「能夠識別『不良』抗體反應有助於填補研究空白。」
此前的研究預測,SARS-CoV-2顆粒有超過55個抗原表位,即抗體可以附著在病毒上的位置數量。Sen指出,迄今為止,研究得最好的表位是在S(刺突)蛋白上發現的,但該病毒還有其他三個結構蛋白,每一個都有值得研究的表位。為此,研究人員編制了一份可能跟不良預後相關的抗體清單,並最終集中於一種附著在N(核衣殼)蛋白9表位上的抗體。另外,該小組還開發了一種工具,它可以利用年齡、性別和既存健康狀況等因素的數據來生成疾病風險因素評分(DRFS)。
研究人員們在新冠病毒檢測呈陽性的86人身上測試了他們的工具。跟沒有抗體的人相比,檢測顯示存在表位-9抗體的患者更有可能長期患病、病情更糟。在23名有跟表位-9相關抗體的研究對象中,高DRFS可以預測疾病的嚴重程度,其敏感性可以超過92%。
Weiss指出,他們的測試使用的都是測試實驗室中現成的技術和工具。「檢測抗體非常容易,」並且一種廉價的預後測試可以在疾病進展的早期告知治療決定。研究人員發現,抗原表位-9抗體可以在症狀出現後1 - 6天被檢測到。
「我們都有朋友和家人受到這種疾病的影響,我們想做一些可能有用的、可能幫助那些不知所措的醫生的事情,」Weiss說道。
來源:cnBeta
專家們就在COVID-19大流行期間是否應該在戶外戴口罩進行辯論
據媒體報導,一些國家對於公眾是否應該在戶外佩戴口罩一事仍然存在爭議。但是,在某些情況下,應該在室外戴口罩以幫助減少COVID-19病毒的傳播--還是應該把工作重點放在減少風險較大的室內傳播上?專家們周三在《BMJ》雜誌上就這一問題進行了辯論。
加州大學舊金山分校的Babak Javid及其同事承認,COVID-19病毒在室內傳播的風險遠遠大於室外。他們也不支持制定政策,規定當某人單獨或只與一個家庭的成員在戶外時必須戴口罩。
但他們認為,在戶外戴口罩,特別是在有長期密切互動的大型戶外集會上戴口罩應成為常態,因為這可能會減少病毒傳播,他們還鼓勵在風險更大的室內戴口罩。
他們表示,在支持「黑人的命也是命」(Black Lives Matter)運動的大規模抗議活動之後,人們對傳播增加的擔心並沒有實現,而美國南達科他州的大規模戶外斯特吉斯摩托車拉力賽則被認為是一個大型超級傳播事件的觸發點。
他們解釋說,造成這些差異的一個擬議的原因是,斯特吉斯拉力賽與戴口罩和物理距離等措施的遵守率較低有關,這些措施與傳播風險的降低有關。
他們還指出,來自美國和德國的數據顯示,強制要求公眾戴口罩的地區受到病毒的影響較小,而較早採用公眾戴口罩的國家在大流行期間也較早實現了對一種社會規范的接受。
總之,他們認為,「在戶外戴口罩,特別是在大型戶外集會,如體育賽事或其他難以長時間保持身體距離的場合,可能會有較低但可衡量的播種超級傳播事件的風險--以及使戴口罩行為普遍正常化--將帶來減少COVID-19大流行階段的風險的好處」。
但聖安德魯斯大學的Muge Cevik博士及其同事認為,戶外傳播對總體感染率的貢獻很小,應將工作重點放在減少室內傳播上。
他們表示,沒有被證實的大規模COVID-19集體感染事件或 「超級傳播者」事件是只在戶外發生的。雖然南達科他州的斯特吉斯拉力賽或白宮玫瑰園的爆發經常被引用為僅在戶外的超級傳播事件的證據,但這些事件都有持續和多天的室內成分。例如,對斯特吉斯拉力賽的流行病學調查發現病例與餐館和工作場所有關。
他們寫道,考慮到戶外傳播的低風險,建議或強制要求戶外口罩可能顯得很武斷,影響了人們的信任和持續的精力來參與更高產的干預措施,如室內口罩的使用或生病時留在家里。更重要的是,戶外口罩的要求 "可能成為阻礙人們在戶外活動的因素,這可能會加劇社會隔離"。
他們補充說,對公平的關注也是至關重要的,因為有後花園的人或能負擔得起前往人口不太密集地區的私人交通工具的人可以不戴口罩享受戶外活動,而許多沒有這種資源的人在普遍規定戶外使用口罩的環境中不能不戴口罩享受新鮮空氣或運動。
他們認為,應該讓公眾了解對傳播機制不斷發展的科學認識,並應鼓勵他們在室內環境中保持高度警惕,同時注意到在戶外的長期和密切接觸可能構成風險。
他們寫道,最終,戶外口罩任務可能在某些環境中很受歡迎,因為它們是最「明顯的干預措施」之一,旨在展示決定性的領導力。
「然而,這些規定對解決真正的傳播風險或解決社會經濟不平等和結構性種族主義的結果沒有什麼作用,這些問題在全世界范圍內驅動著不成比例的感染和一致的差異,」他們得出結論。
一篇連結的文章問道:人們對SARS-CoV-2的空氣傳播了解多少?世界衛生組織目前認為,病毒通過氣溶膠傳播,雖然對COVID-19來說是可能的,但並不是SARS-CoV-2傳播的主要途徑。
而在一篇連結的評論中,BMJ的編輯解釋了她為什麼在室內和室外都要戴口罩。「戴口罩並不意味著你是弱者或懦夫。這是一種保護你周圍脆弱的人的方法,」她寫道。「我接種了疫苗,但我在室內或室外都戴著口罩,以聲援那些仍然易感的人。」
來源:cnBeta
英國研究稱接種一劑COVID-19疫苗就能將家庭傳播率幾乎減半
據媒體報導,一項新研究表明,使用為獲得最大免疫力而推薦的兩劑藥物的一劑COVID-19疫苗可以將新冠病毒的家庭傳播率減少一半。由英國英格蘭公共衛生局(PHE)開展的這項研究考察了即使是部分疫苗接種後,COVID-19在居住在同一家庭的人之間傳播的可能性。
PHE研究了輝瑞BioNTech公司和阿斯利康公司的兩種COVID-19疫苗。在這兩種疫苗中,只有前者目前在美國使用,盡管這兩種藥物在英國和其他地方都有銷售。每種疫苗都建議接種兩劑,大約相隔一個月,以便使個人在新冠嚴重病例中獲得最大的免疫力,否則可能導致住院甚至死亡。
然而,這些疫苗的作用不是防止人們感染COVID-19。相反,它們的目的是降低這些感染的嚴重程度,以便它們不會成為威脅生命的疾病。一些在接種疫苗後感染了COVID-19的人報告說,這種感覺更類似於重感冒或流感,盡管經歷各不相同。
同時,一個揮之不去的問題一直圍繞著疫苗接種對COVID-19傳播的影響。由於免疫過程仍在進行中,大量人口仍未接種疫苗;一直不清楚接種疫苗的人有多大可能將新冠病毒傳給未接種疫苗的群體。更令人困惑的是,無症狀COVID-19(未顯示任何症狀,但該個體仍具有傳染性)在接種疫苗的人群中似乎比有症狀的病例更有可能。
「這項新研究表明,那些在接種一劑輝瑞-生物技術公司或阿斯利康公司疫苗3周後確實被感染的人,與那些未接種疫苗的人相比,將病毒傳給其家庭聯系人的可能性要低38%至49%,」PHE周三就其研究說。「從接種疫苗後14天左右就可以看到保護作用,無論病例或接觸者的年齡如何,都有類似的保護水平。」
同時,該組織說,接種疫苗的人在開始時發展為有症狀的COVID-19感染的風險降低。據稱,從這兩種藥物中的任何一種的首劑接種後四周起,這一比例約為60-65%。
「家庭是傳播的高風險環境,並提供了關於疫苗對防止繼續傳播的影響的早期證據,」PHE補充說。「在具有類似傳播風險的其他環境中也可以預期到類似的結果,如合租和監獄。」
PHE調查了來自24000個家庭的57000多名接觸者,其中有一個實驗室證實的病例,他們接受了疫苗接種。這與近100萬個未接種疫苗病例的接觸者相比。
「疫苗不僅可以降低疾病的嚴重程度,每天防止數百人死亡,我們現在看到它們還對減少將COVID-19傳染給他人的機會產生了額外的影響,」PHE免疫接種負責人Mary Ramsay博士對談到這些發現說。「我鼓勵任何得到疫苗的人盡快接種。」
美國疾病控制與預防中心(CDC)此前宣布改變其對完全接種疫苗的人和未接種疫苗的人在戶外活動時的指導方針。CDC建議,現在認為完全接種疫苗和未接種疫苗的人在不戴口罩的情況下進行散步和騎自行車等戶外活動是安全的,盡管室內活動仍有很大風險。
來源:cnBeta
COVID-19使腸道內受感染細胞無法啟動免疫反應
為了確定COVID-19在一個人的腸道中開始的可能性,並更好地了解人體細胞如何對SARS-CoV-2作出反應,科學家們使用人的腸道細胞來模仿組織或器官。 他們的結論發表在《分子系統生物學》雜誌上,表明感染有可能藏在宿主的腸子里,並揭示了對SARS-CoV-2免疫反應的錯綜復雜之處。以前的研究表明,SARS-CoV-2可以感染腸道,然而,仍然不清楚腸道細胞如何對感染做出免疫反應。
事實上,研究人員能夠確定受病毒感染最嚴重的細胞類型,受感染的細胞如何觸發免疫反應,其中,最有趣的是SARS-CoV-2使受感染細胞的免疫反應沉默。這些發現可能闡明了SARS-CoV-2感染在腸道中的發病機制,並表明為什麼應該考慮腸道來充分了解COVID-19是如何發展和傳播的。
據主要作者、EMBL亞歷山德羅夫團隊的博士生Sergio Triana說,盡管腸道內大多數細胞可以引發由干擾素引發的強烈的免疫反應,但SARS-CoV-2感染的細胞沒有以同樣的方式反應,而是呈現出強烈的促炎反應,這表明SARS-CoV-2干擾了宿主的信號傳遞,在細胞水平上破壞了免疫反應。
包括SARS-CoV-2在內的冠狀病毒通過鎖定在某些類型的細胞表面發現的特定蛋白質受體而引起感染。這些受體中包括蛋白質ACE2。有趣的是,研究人員表明,感染並不僅僅是由細胞表面的ACE2的存在來解釋的,這突出了我們對COVID-19的認識仍然有限。
隨著疾病在器官中的發展,研究人員使用了單細胞RNA測序,這涉及到幾種技術來擴增和檢測RNA。在這些單細胞技術中,Targeted Perturb-seq(TAP-seq)提供了對受感染器官中SARS-CoV-2的敏感檢測。EMBL的研究小組最近開發了TAP-seq,研究人員將其與強大的計算工具相結合,使他們能夠檢測、量化和比較器官內單細胞中成千上萬個基因的表達。
這一發現可以為SARS-CoV-2如何保護自己不受免疫系統影響提供見解,並提供治療它的替代方法,進一步的研究可以幫助我們了解病毒如何生長以及它影響人類免疫系統的各種方式。
來源:cnBeta
輝瑞正在測試的藥丸有望成為有史以來第一種家庭治療COVID-19的藥物
據媒體報導,在輝瑞公司的兩座秘密大樓里(一座在美國,一座在比利時),一項非凡的實驗正在進行。年齡在18至60歲之間的60名志願者正在服用第一種專門用於對抗COVID-19的藥物。如果試驗成功,患者今年晚些時候就有可能在家中治癒COVID-19。英國首相鮑里斯·詹森(Boris Johnson)上周宣布成立一個 "抗病毒工作組",專門投資於此類產品。
正在測試的分子是一種定製的抗病毒藥物,代號為PF-07321332。作為一種 "蛋白酶抑制劑",它被配製為攻擊SARS-CoV-2病毒的 "脊柱",並阻止它在我們的鼻子、喉嚨和肺部復制。正是蛋白酶抑制劑扭轉了愛滋病毒在英國和世界各地蔓延的趨勢。現在,研究人員希望他們可能即將取得類似的破壞大流行病的突破。
"如果他們已經走到了這個階段,他們就會悄悄地樂觀起來,"倫敦大學國王學院制藥學客座教授、開發達菲的先驅Penny Ward說,達菲是一種對抗季節性和大流行性流感的抗病毒藥物。"問題將是該藥物的耐受性如何。
輝瑞公司藥物化學總監Dafydd Owen上個月在藥物化學部的一個私人研討會上說,這種抗病毒藥丸是在當前的大流行期間從頭開始開發的。
首批7毫克的化合物是在2020年7月下旬製成的。到10月下旬,他們已經製造了100克。僅僅兩周後,他們就製造了超過一公斤的東西。 Owen表示,這需要210名研究人員來完成。
輝瑞公司對其已完成的實驗室測試的細節保持沉默,但表示它已經證明了 "對SARS-CoV-2的強大體外抗病毒活性",以及對其他冠狀病毒的活性,這提高了治癒普通感冒和未來大流行威脅的前景。
輝瑞公司首席科學官兼全球研究、開發和醫療總裁Mikael Dolsten在上個月發布的一份聲明中說:「我們已將PF-07321332設計為一種潛在的口服療法,可以在感染的第一個跡象中進行治療,而不需要病人住院或接受重症監護。」
Ward稱,輝瑞公司的科學家很可能通過在實驗室中對受感染的人體組織培養物(包括肺組織)進行部署,確定該藥物對SARS-CoV-2的 "有力 "作用。她表示:「一旦你知道它在體外起作用,就需要在動物中建立它的耐受性,然後是人類。」
媒體已經獲得了給予參與者的文件副本,他們現在正在進入第一批人體試驗。「到目前為止,該研究藥物還沒有被用於人類,」今年2月8日正式批準的文件說。
「該研究藥物的安全性已經在動物身上進行了研究。在這些動物研究中,沒有發現重大風險或令人擔憂的安全事件,而且研究藥物在將用於臨床研究的任何劑量水平上都沒有引起副作用。」
那些已經報名參加試驗的人將面臨幾個月的緊張工作。該試驗分為三個階段,將持續145天,另外還有28天用於 "篩選和劑量"。
"你今天在這里是作為輝瑞公司贊助的一項藥物研究的可能參與者,"簡報文件說。"參加這項研究是自願的......如果你對你的健康史不完全誠實,你可能會因為參加這項研究而受到傷害。"
這項 "隨機、雙盲、安慰劑對照、單劑量和多劑量升級研究 "旨在觀察人類對不同給藥方案的耐受性如何,同時活性化合物在體內保持不變。
PF-07321332將與低劑量的利托那韋(一種用於治療HIV的抗病毒藥物)聯合給藥。它作為一個 "助推器",增加參與者血液中的PF-07321332的數量。文件說,試驗的第一階段旨在觀察 "隨著劑量的增加,單獨或與利托那韋一起使用,是否有明顯的副作用,以及人們服用後的感覺如何"。
第二階段將做同樣的工作,但 "多劑量",而在第三階段,將測試該藥物的片劑和液體形式,以及在此基礎上的飲食影響。
每一個細節都是事先規定好的。例如,在第三階段,高脂肪的早餐被定義為。"2個黃油煎蛋,2份豬肉培根,2片黃油吐司,4盎司土豆泥,8盎司全脂牛奶......在20分鍾內吃完"。
將一種新藥推向市場是一個漫長而艱難的過程,即使PF-07321332被發現在人體中具有良好的耐受性,也需要進行正式的第三階段試驗,以確定該藥物是否對接觸SARS-CoV-2的人有效。
Ward教授還警告說有更多的實際問題。她幫助創造的抗病毒藥物達菲,一個療程的價格約為25英鎊,盡管英國每年約有2萬人死於這種疾病,但由於其價格,在英國仍然沒有廣泛用於治療季節性流感。
對於輝瑞公司和PF-07321332來說,這是 "與時間賽跑"。他們不僅需要生產一種有效的藥物,而且需要在SARS-CoV-2仍然構成重大公共衛生威脅的情況下做到這一點。
來源:cnBeta
研究:農藥接觸可能會增加COVID-19易感性
據媒體報導,炎症誘導機制可能跟退伍軍人和代謝障礙患者較高的感染風險有關。近日,在人類肺氣道細胞中進行的一項新研究是首次表明暴露於有機磷農藥跟COVID-19感染易感性增加之間可能存在聯系的研究之一。這些發現可能會對退伍軍人產生影響,他們中的許多人曾在戰爭期間接觸過有機磷農藥。
暴露於有機磷農藥被認為是海灣戰爭綜合征的可能原因之一,這是一系列醫學上無法解釋的慢性症狀,其症狀包括疲勞、頭痛、關節疼痛、消化不良、失眠、頭暈、呼吸障礙和記憶問題等。據估計,超25%的海灣戰爭退伍軍人都有出現這種情況。
「我們已經確定了一個跟炎症有關的基本機制,其可能會增加曾暴露於有機磷環境下的群體的COVID-19易感性,「南卡羅萊納大學博士生、哥倫比亞美國退伍軍人醫療中心和這項研究小組的領導人Saurabh Chatterjee表示,「這種機制也會增加患代謝性疾病和癌症的風險,因為他們傾向於表現出相同類型的炎症。」
Ayan Mondal是Chatterjee實驗室的成員,他將在4月27-30日舉行的虛擬實驗生物學2021年會議期間的美國生物化學和分子生物學學會年會上介紹這項研究。
這項研究的論文合著者、南卡羅萊納大學負責研究的副校長Prakash Nagarkatti則表示:「COVID-19導致一種嚴重疾病並導致住院治療和一小部分社會的高死亡率的原因尚不清楚。這項工作對殺蟲劑暴露和通過改變免疫反應對COVID-19的潛在易感性有了新的認識。」
在此前的工作中,研究人員在退伍軍人和海灣戰爭綜合征小鼠模型的樣本中發現白細胞介素6 (IL-6)水平升高。身體產生這些促炎蛋白來幫助抵抗感染和應對組織損傷。然而,IL-6的持續產生會導致慢性炎症並已被證明會降低免疫系統對病毒的反應。
在這項新研究中,研究人員想知道接觸有機磷農藥毒死蜱和IL-6水平的增加是否會增加SARS-CoV-2的感染風險。在6個小時內,他們將人的肺氣道上皮細胞暴露在IL-6或毒死蜱或兩者混合的環境中。另一組細胞沒有接受輻射作為對照。
然後,研究人員在SARS-CoV-2外部覆蓋了刺突蛋白來處理這些細胞。在感染期間,刺突蛋白跟血管緊張素轉換酶2 (ACE2)受體結合並由此啟動了一個過程,該過程允許病毒釋放其遺傳物質到健康細胞。研究人員發現,當SARS-CoV-2棘突蛋白出現時,暴露於IL-6和殺蟲劑的細胞凋亡增加或受控的細胞發生死亡。
跟未接觸或單獨接觸殺蟲劑的細胞相比,同時接觸殺蟲劑和IL-6的細胞在其頂端細胞表面的ACE2表達顯著增加。氣道細胞的頂膜面對氣道內部,而基底外側膜接觸周圍組織。頂端表面ACE2受體表達增加意味著更多的病毒會附著在細胞上。
Chatterjee指出:「據我們所知,這是第一次研究表明ACE2受體在有機磷和IL-6共同暴露時從基底外側細胞膜轉化為頂端細胞。因為肥胖、2型糖尿病或癌症患者的血液循環中IL-6水平也非常高,我們認為這些患者也會增加感染SARS-CoV-2的易感性,因為ACE2受體向訂頂端胞表面易位的增加。」
研究人員表示,盡管他們的結果是初步的,但這項工作為進一步的動物研究奠定了基礎,這些研究可以確定普通人群和接觸過有機磷的退伍軍人對COVID-19的易感性機制。接下來,他們計劃在小鼠中研究有機磷和IL-6暴露,然後給小鼠服用SARS-oV-2突增蛋白以更好地了解免疫和器官反應。
來源:cnBeta
COVID-19疫苗研究對使用常見IBD藥物的人發出警告
據媒體報導,一項新研究提醒那些使用一種常見的炎症性腸病(IBD)藥物的人,他們的身體對第一劑COVID-19疫苗的反應可能低於預期。研究人員在使用一種叫做英夫利昔單抗(infliximab)的免疫抑制藥物的人身上觀察到了這個問題,這種藥物是治療IBD的常用處方。
疫苗(包括COVID-19疫苗)通過觸發病人自身的免疫系統來發揮作用,從而產生抗體,幫助保護個人免受相關病毒的感染。疫苗提供的保護水平取決於它所產生的抗體數量。
根據埃克塞特大學領導的一項新研究,使用抗腫瘤壞死因子生物藥物英夫利昔單抗的人在接種第一劑COVID-19後可能會出現免疫反應不足的情況。這是基於數百名接受英夫利昔單抗治療的人的數據,其中約有三分之一的人在接種第一劑疫苗後產生了足夠的抗體以獲得有效保護。
根據該研究,在評估同時使用英夫利昔單抗和其他免疫調節劑藥物的人時,這個數字有所下降,537人中只有125人產生了足夠的抗體,可以在測試中檢測出來。然而,好消息是,以前感染過COVID-19的參與者的抗體水平 "明顯 "提高,接種第二劑疫苗的人也是如此。
這個消息是悲喜交加的,表明使用這種藥物的人在接種第二針疫苗時應該得到優先考慮--但是,最終,兩劑方案能夠有效地保護他們免受病毒侵害。該研究的共同作者Nick Powell博士解釋說:
盡管我們知道這對IBD患者來說是一個令人難以置信的困難時期,但我們的研究表明,接受英夫利昔單抗治療的人應該考慮到,在他們接種兩劑疫苗之前,他們不會受到COVID-19的保護,如果合適的話,應該繼續實行保持社交距離和其他防護措施。
來源:cnBeta
研究發現COVID-19冠狀病毒在人與貓間傳播的新證據
新的研究提供證據表明,在英國的大流行期間,人們將SARS-CoV-2(引起COVID-19的病毒)傳染給了貓。這項研究發表在《獸醫記錄》上,去年在患輕微或嚴重呼吸道疾病的貓身上檢測到了這種病毒。
調查人員使用一系列實驗室技術表明,來自疑似COVID-19病例家庭的兩只家貓感染了SARS-CoV-2。
"這些發現表明,在英國COVID-19大流行期間發生了SARS-CoV-2的人際傳播,受感染的貓表現出輕微或嚴重的呼吸道疾病。
鑒於冠狀病毒感染伴侶動物的能力,監測人與貓、貓與貓和貓與人之間的傳播將是非常重要的,"主要作者、MRC-格拉斯哥大學病毒研究中心的Margaret Hosie博士說。
來源:cnBeta
研究發現COVID-19遺傳物質可以在灰塵中存活長達一個月
一項新的研究發現,COVID-19的遺傳物質可以在灰塵中存活長達一個月,這為追蹤疫情提供了一種可能的低成本方式。這一發現並不意味著病毒可以通過灰塵傳播。 在隔離了COVID-19患者的房間里進行的一項研究顯示,病毒的RNA,即病毒內部的部分遺傳物質可以在灰塵中持續存在一個月之久。該研究沒有評估灰塵是否能將病毒傳播給人類。然而,它可以為監測特定建築物(包括療養院、辦公室或學校)中的COVID-19爆發提供另一種選擇。
該研究的高級作者Karen Dannemiller有研究灰塵與黴菌和微生物等潛在危害關系的經驗。當這一流行病開始時,研究人員真的想找到一種方法,可能有助於減輕這一危機,而且他們已經花了這麼多時間研究灰塵和地板,他們知道如何進行測試。
這項研究於2021年4月13日發表在《mSystems》雜誌上,發現病毒核心的一些遺傳物質在灰塵中持續存在,盡管病毒周圍的包膜有可能在灰塵中隨著時間推移而分解。包膜,即包含病毒材料的冠狀尖頂球體,在病毒傳播給人類的過程中起著重要作用。
這項研究為監測建築物是否爆發COVID-19提供了另一種非侵入性的途徑。市政當局和其他機構已經對廢水進行了檢測,以評估COVID-19在特定社區的流行程度。因為病毒的基因拷貝和片段存在於人類廢物中,通過檢測廢水,地方政府和其他機構可以確定病毒可能有多廣泛,即使人們沒有症狀。粉塵監測可以在較小的范圍內提供類似的見解。比如說,一個特定的療養院、醫院或學校。
在這項研究中,研究小組與負責清潔俄亥俄州某些房間的工作人員合作,在這些房間里,對COVID-19檢測呈陽性的學生被隔離起來。他們還從COVID-19檢測呈陽性的人居住的兩個家庭收集樣本。他們從清潔工人和住宅中收集了真空袋中的灰塵。研究人員還測試了從房間表面收集的棉簽。
他們在97%的散裝灰塵樣本和55%的表面棉簽中發現了病毒遺傳物質,清潔人員在清潔前在房間里噴灑了氯基消毒劑,研究人員認為,消毒劑破壞了病毒的包膜和/或外殼,可能使其失去了傳播能力。研究小組在樣品到達實驗室時對其進行了測試,即在房間被清潔後不久,然後每周再次測試樣品。四個星期後,病毒的RNA在真空袋中沒有明顯衰減。研究人員表示,測試灰塵以監測COVID-19的爆發可能對具有高風險人口的小規模社區,例如養老院最有用。在這種規模下,測試室內灰塵也可能比直接對廢水或所有個人進行常規測試的成本低。
來源:cnBeta
mRNA革命:看COVID-19如何快速推進了一項實驗技術
日前,媒體New Atlas刊文稱,在過去幾個月時間里,來自世界各地的幾億人都安全地接受了一種基於mRNA技術研發的、廣泛有效的新冠疫苗,而這種技術在一年前還處於相對實驗階段。但相信不少人會有以下這些疑問:mRNA疫苗到底是什麼、這種技術是從哪里來的、它還能用於什麼其他疾病? 盡管這種前沿的mRNA技術看起來是突然出現的,但就像許多科學創新一樣,它實際上是幾十年零零碎碎研究的產物。mRNA最早是在60年前被發現的,當時科學家們花了數年時間試圖了解DNA是如何協調細胞中蛋白質的生產的。
據了解,所有活細胞內部都有一種叫做核糖體的微小蛋白質製造工廠。這些工廠會製造它們被指定生產的任何蛋白質,而負責掌舵方向的是mRNA分子。
幾十年來,科學家們提出了一種假設,即有可能劫持這種機制進而將人工設計的mRNA傳遞給細胞並指示它生成人們想要的任何蛋白質。但這個想法似乎只能存在於科幻小說里,直到20世紀80年代的幾項發現才使其有了實現的可能性。
當科學家開始用他們自己的mRNA形式進行實驗,他們就發現了一個新的障礙。免疫系統顯然是非常聰明的--它們可以很好地檢測試圖滲入的異物,早期動物研究顯示合成mRNA引發了嚴重致命的炎症反應。
時間到了20世紀90年代,mRNA技術一直處於科學的邊緣,許多研究人員懷疑免疫問題是不可克服的。2005年,生物化學家Katalin Karikó發表了一項非凡的突破。經過十多年的努力,她和同事Drew Weissman展示了合成mRNA的一個小分子調整,它可以讓mRNA避開免疫防禦、潛入細胞內並將信息發送給蛋白質工廠。
這一突破性發現最終促成了Moderna和BioNTech這兩家目前知名的生物技術公司的成立。但正在進行的研究仍在繼續遭遇障礙。Karikó的這一創新發現雖然似乎避免了在動物身上觸發低劑量合成mRNA的免疫反應,但任何一種持續的大劑量給藥仍會觸發危險的炎症反應。
因此許多研究人員開始轉向研究將合成mRNA作為一種新的疫苗技術,因為疫苗通常只需要一到兩小劑量。疫苗從來都不是許多mRNA研究人員的主要關注點,然而它們似乎是最可行、最現實的臨床應用。
在所有這些創新的同時,納米粒子研究在2010年代加速發展,這為mRNA研究人員面臨的另一個問題提供了一個完美的解決方案。從根本上說,mRNA分子是臨時性的。它們進入細胞內、傳遞必要的信息然後迅速降解。
於是,合成mRNA需要封裝在其他物質中,在從工廠到冰箱再到人類細胞的過程中保持保護。隨著新型脂質納米顆粒的發展,解決方案應運而生。這些納米粒子能保護mRNA不被降解,同時還能有效地滑過細胞壁幫助mRNA直接進入細胞的蛋白質工廠。
所有這些創新和發現都為mRNA技術鋪平了道路,從而為即將在去年震驚世界的東西做出了獨一無二的准備。
新冠大流行的加速
開發一種新的臨床療法可能是一個令人沮喪的緩慢過程。一種新藥從最初發現到上市批準的過程可能需要至少10年的時間,僅人體臨床試驗的三期就需要數千萬美元、所需時間超過6年。
2019年,mRNA疫苗的研究已經悄然進行,許多目標在早期臨床試驗中被證明是有希望的。然而目前還沒有以mRNA為基礎的治療被批准用於市場,並且世界上很少有人使用過這種實驗性治療。
來自莫納什大學的生物工程師Harry Al-Wassiti多年來一直致力於mRNA技術的研究。他認為,2020年mRNA製造和分銷的速度和規模非常驚人。
Al-Wassiti告訴New Atlas:「目前用於COVID-19疫苗的許多創新都是在過去12年中開發的--當COVID-19爆發時,這些創新和知識的精華被整合到了一起。這就是這個領域的驚人之處:它需要融合不同的創新技術和專業知識來解決這個難題。」
去年1月10日,中國研究人員公布的新型冠狀病毒基因序列成為了mRNA科學家開始研究潛在疫苗所需要的全部信息。到2月中旬,Moderna首次推出了實驗性疫苗並用於早期人體臨床試驗。
一年多一點時間,數億人接種了這種疫苗。盡管在過去一年的時間里還有其他疫苗被開發出來,但在有效性和安全性方面,沒有一種疫苗可以跟mRNA疫苗相媲美。
不僅僅是新冠疫苗
澳大利亞國立大學的RNA生物學教授Thomas Preiss已經在這一領域工作了超25年時間。在為2020年的加速做了這麼多年的前期研究之後,看到mRNA技術如此接近現實或許並不讓Preiss感到驚訝。但他確實認為去年是這項技術真正的轉折點。
Preiss在寫給New Atlas的一封電子郵件中說道:「這場大流行大大加快了mRNA療法向臨床轉化的速度。鑒於mRNA疫苗的強大性能,我希望這將是該技術真正的分水嶺時刻,我們將看到其他疫苗和治療其他疾病的療法在不久的將來成為可能。」
Preiss提到的這些其他應用揭示了mRNA技術的革命性潛力。這項技術不僅可以引入一種新的病毒疫苗還可以應用於令人難以置信的廣泛應用領域。
癌症是許多mRNA研究人員多年來一直在研究的一個應用,目前該領域的加速必將有助於加快正在進行的研究。Al-Wassiti指出,這些mRNA癌症療法可以被稱為「治療性疫苗」。「這些疫苗的作用方式跟病毒疫苗類似,通過接種主要存在於癌症而不是健康細胞中的分子來訓練免疫系統識別『現有的』癌症。其他方法可能使用mRNA製造針對癌症的「抗體」或刺激免疫系統對抗癌症。目前的理解是,這些『疫苗』將補充現有的治療方法以提高生存機會。」
當想到mRNA療法的潛力時,病毒疫苗和新的癌症療法只是冰山一角。Al-Wassiti指出,這些目標都是唾手可得的果實,因為先前的研究可以幫助很容易地建立起來。自身免疫性疾病、代謝性疾病和呼吸道炎症性疾病都為mRNA干預提供了新的機會,甚至像CRISPR這樣的基因編輯療法也可以通過mRNA技術得到改進。
未來的挑戰
盡管新冠mRNA疫苗近幾個月取得了非凡的成功,但在這項技術能廣泛應用於其他疾病之前仍有一些重大問題需要解決。
Preiss指出:「跟遺傳藥物一樣,關鍵的障礙是解決有效和組織靶向的交付。對於疫苗來說,這是一個相對較小的問題,但當目標是產生持續的治療性蛋白表達來治療非傳染性疾病時這就變得越來越重要。」
研究人員現在知道mRNA技術在病毒疫苗中起作用。但如何將這些製造藍圖傳送到特定的細胞或器官上則是一個全新的挑戰。
Al-Wassiti表示:「在基因和mRNA治療中有一句俗語:『傳送,傳送,傳送』,這是因為mRNA不僅需要保護還需要傳遞到特定的器官。交付技術將會成為一個重大的發展,進而將進一步提高技術。」
眼下還很難准確預測mRNA技術在未來十年對醫學科學的影響有多大,但不可否認的是,這項技術正在迅速地從實驗邊緣進入主流。
與此同時,對該領域研究和製造的投入也在增加。在過去,製造mRNA產品並不便宜,但這種情況正在迅速改變。隨著該技術的快速發展和新的研究人員被吸引到該領域,可以公平地認為mRNA的繁榮時代已經開始。
18個月前,接受合成mRNA療法的人還只有數千人,現在,這個數字已經成億。這項技術為人類提供了一條擺脫人來百年來遭遇的最嚴重流行病的途徑,而這可能只是mRNA治療故事的開始。
來源:cnBeta
研究顯示:與流感相比 COVID-19給醫療保健系統帶來的負擔要大得多
據外媒報導,在發表在《普通內科醫學雜誌》上的一篇論文中,貝斯以色列女執事醫療中心(BIDMC)的醫生研究人員評估了COVID-19對2020年3月和4月住院的病毒感染患者的相對影響,以及該醫療中心在過去五個流感季節住院的流感患者的影響。總的來說,研究小組表明,與流感相比,COVID-19病例導致的每周住院次數明顯增多,使用機械通風的次數增多,死亡率也更高。
COVID-19和流感都是傳染性的呼吸道病毒疾病,嚴重時可導致肺炎和急性呼吸衰竭。然而,COVID-19和流感的流行病學和臨床特徵的詳細比較還缺乏。
「醫護人員和非專業人士已經將COVID-19與流感相提並論,但用於比較和對比這兩種疾病對病人和醫院的影響的詳細客觀數據確實有限,」研究通訊作者、BIDMC的重症監護和急診科醫生Michael Donnino說。"我們比較了2020年春季BIDMC收治的COVID-19患者與過去五個流感季節中BIDMC收治的流感患者。我們發現,COVID-19引起的疾病更嚴重,比流感更致命。"
Donnino及其同事在研究中共納入了1634名住院病人,其中582人被證實感染COVID-19,1052人被證實感染流感。研究小組發現,在每個為期8個月的流感季節,平均有210名患者被送入BIDMC,而在2020年3月和4月,有582名COVID-19患者被送入。雖然有174名COVID-19患者(或30%)在兩個月期間接受了機械通氣,但在所有五個流感季節,只有84名流感患者(或8%)被置於通氣狀態。同樣,COVID-19患者的死亡比例也比流感患者高得多;在兩個月期間,20%的COVID-19住院患者死亡,而在五個季節的流感患者中只有3%死亡。
進一步的分析顯示,患COVID-19的住院病人往往比患流感的住院病人年輕。在需要機械通氣的患者中,COVID-19患者的通氣時間更長,中位數為兩周,而流感患者的通氣時間僅有三天多。此外,在需要機械通氣的病人中,COVID-19的病人出現原有病症的可能性小得多。
"我們的數據說明,在住院的COVID-19患者中,98%的死亡與他們的COVID-19疾病直接或間接相關,說明患者不是死於COVID,而是死於COVID肺炎或並發症,"Donnino說。
作者指出,去年春天生效的嚴格的社交距離指南可能通過限制COVID-19的發病率和致死率在2020年4月底之前影響了這些發現。相反,在大流行期間,一些治療方法已經發生了變化,可能會改善COVID-19患者的結果。
來源:cnBeta
輝瑞公司在波蘭和墨西哥發現假冒的COVID-19疫苗
據外媒CNET報導,新冠大流行可能給騙子提供了很多新的機會。最新的情況可能使人們無法正確接種疫苗。輝瑞公司稱其在波蘭和墨西哥都發現了假冒的COVID-19疫苗。據《華爾街日報》報導,在墨西哥約有80人接種這種假疫苗,每劑疫苗的售價約為1000美元。在波蘭發現的假疫苗在分發之前還沒有使用過。幸運的是,那些接種了假疫苗的人似乎沒有受到傷害。
輝瑞公司證實了這一報導,並告訴CNET,發現假疫苗並不完全出乎意料。「我們認識到,在這種環境下,」該公司說,"在電子商務的便捷性以及網際網路提供的匿名性的推動下 -- 欺詐、假冒和其他非法活動的盛行,因為它涉及到COVID-19的疫苗和治療。"
輝瑞公司表示,該公司有一個由前執法和法醫專家組成的團隊,致力於幫助防止偽造或非法銷售疫苗等威脅。該公司還警告公眾不要在網上購物購買疫苗。「沒有合法的疫苗是在網上銷售的。」該公司表示:「只在官方的疫苗接種中心或由經過認證的醫療機構接種疫苗。」
來源:cnBeta
研究稱使用漱口水等簡單的口腔衛生措施可幫助降低COVID-19的嚴重程度
根據一項新研究,COVID-19可能通過唾液進入人們的肺部,病毒直接從口腔進入血液--特別是如果個人患有牙齦疾病。證據顯示,在COVID-19疾病中,肺部血管而不是呼吸道最初受到影響,唾液中的高濃度病毒和牙周炎與死亡風險增加有關。研究人員提出,牙菌斑堆積和牙周炎症進一步加劇了SARS-CoV-2病毒到達肺部並導致更嚴重的感染病例的可能性。
專家表示,這一發現可能使有效的口腔保健成為一種潛在的救命行動--他們建議公眾採取簡單但有效的日常措施,保持口腔衛生,減少導致牙齦疾病的因素,如牙菌斑的堆積。
來自英國、南非和美國的一個國際研究小組周二在《口腔醫學和牙科研究》雜誌上發表了他們的研究結果。他們指出到有新的證據表明,一些廉價和廣泛提供的漱口水產品的特定成分對滅活SARS-CoV-2病毒非常有效。
簡單的口腔衛生措施,包括使用這些特定的漱口水產品,可以幫助降低COVID-19患者的病毒從口腔傳播到肺部的風險,並有助於防止嚴重的感染情況發生。
放射科醫生Graham Lloyd-Jones博士對患有COVID-19疾病的病人的肺部CT掃描的初步觀察,導致醫學和牙科研究人員就潛在的進入血液的途徑進行合作。
研究共同作者、伯明罕大學牙周病學教授Iain Chapple評論說:「這個模型可能有助於我們理解為什麼有些人患上COVID-19肺部疾病,而有些人沒有。它還可以改變我們管理病毒的方式--探索針對口腔的廉價甚至免費的治療方法,並最終拯救生命。」
「牙齦疾病使牙齦更加滲漏,使微生物進入血液。簡單的措施--如仔細刷牙和牙間刷以減少牙菌斑的堆積,同時使用特定的漱口水,甚至用鹽水沖洗以減少牙齦炎症--可以幫助降低病毒在唾液中的濃度,並幫助緩解肺部疾病的發展,減少惡化為COVID-19重症的風險。」
該研究小組由來自英國索爾茲伯里地區醫院、英國伯明罕大學、Mouth-Body Research Institute研究所的專家組成。
他們的新模型是基於口腔為病毒的滋生提供了一個「溫床」,口腔免疫防禦系統的任何漏洞都使病毒更容易進入血液。病毒從牙齦中的血管移動,將通過頸部和胸部靜脈--到達心髒,然後被泵入肺動脈和肺底及周邊的小血管。
Chapple教授補充說:「迫切需要進行研究,以進一步調查這個新模型,但與此同時,日常口腔衛生和牙菌斑控制不僅會改善口腔健康和福祉,而且在大流行病的背景下也可以挽救生命。」
來源:cnBeta
研究稱在公共廁所中產生的生物氣溶膠可能會引起COVID-19的傳播
據外媒報導,沖馬桶時會產生大量含微生物的氣溶膠,這取決於馬桶的設計、水壓或沖洗功率。各種病原體通常存在於死水以及尿液、糞便和嘔吐物中。當這些病原體通過氣溶膠廣泛傳播時,可引起伊波拉病毒、導致嚴重食物中毒的諾如病毒,以及COVID-19病毒感染等。呼吸道飛沫是COVID-19最主要的傳染源,然而,鑒於在尿液和糞便樣本中發現了少量的活病毒,可能存在其他途徑。公共廁所是傳播COVID-19特別值得關注的地方,因為這里相對封閉,人流量大,而且可能沒有足夠的通風條件。
佛羅里達大西洋大學工程與計算機科學學院的一個科學家團隊再次將流體的物理學進行了測試,研究了在正常通風條件下,在公共廁所中沖馬桶和小便池產生的飛沫。為了測量這些飛沫,他們使用放置在馬桶和小便池不同高度的粒子計數器來捕捉沖水時產生的飛沫大小和數量。
這項發表在《流體物理學》雜誌上的研究結果表明,公共廁所可能成為空氣傳播疾病的「溫床」,特別是如果公共廁所沒有足夠的通風,或者馬桶沒有蓋上蓋子的情況下。美國大多數公共廁所往往沒有配備馬桶蓋,小便池也沒有蓋子。
在這項研究中,研究人員獲得了三種不同場景的數據:馬桶沖水;有蓋馬桶沖水和小便池沖水。他們檢查了這些數據,以確定氣溶膠濃度的增加,不同大小的飛沫的行為,飛沫上升的高度,以及覆蓋馬桶的影響。在進行實驗之前和之後測量了環境氣溶膠水平。
"經過大約3個小時的測試,涉及100多次沖洗,我們發現測量到的環境中的氣溶膠水平大幅上升,每次沖洗測試中產生的飛沫總數高達數萬個,"研究合著者、佛羅里達大西洋大學海洋和機械工程系助理教授Siddhartha Verma博士說。"馬桶和小便池都產生了大量小於3微米大小的飛沫,如果它們含有傳染性微生物,就會帶來巨大的傳播風險。由於體積小,這些飛沫可以長時間懸浮在空氣中。"
在啟動沖水後的20秒或更長的時間里,在高達5英尺的高度檢測到了這些飛沫。研究人員檢測到,當馬桶在關閉蓋子的情況下進行沖洗時,空氣中的飛沫數量較少,盡管數量不多,但這表明氣溶膠液滴通過蓋子和座位之間的小縫隙逃脫。
"隨著時間的推移,沖洗產生的氣溶膠飛沫的顯著積累表明,即使洗手間內沒有明顯的氣流缺乏,通風系統也不能有效地將它們從封閉的空間中清除,"Masoud Jahandar Lashaki博士說,他是合著者,也是佛羅里達大西洋大學土木、環境和地球數學工程系的副教授。"長期來看,這些氣溶膠可能會隨著通風系統或人們在洗手間內移動所產生的上升氣流而上升。"
尺寸為0.3至0.5微米的飛沫的測量水平增加了69.5%,尺寸為0.5至1微米的顆粒增加了209%,尺寸為1至3微米的顆粒增加了50%。除了最小的氣溶膠外,相對較大的氣溶膠在通風不良的地方也會造成危險,盡管它們的重力沉降更強。它們在周圍環境中通常會發生快速蒸發,而由此造成的體積和質量下降,或者最終形成飛沫核,會讓微生物懸浮數小時。
"這項研究表明,在公共空間的設計和操作中加入足夠的通風,將有助於防止氣溶膠在高占用率區域(如公共廁所)的積累,"共同作者,佛羅里達大西洋大學海洋和機械工程系主任,SeaTech教授和主任Manhar Dhanak博士說。"好消息是,可能並不總是需要徹底檢查整個系統,因為大多數建築物都是按照一定的規范設計的。這可能只是一個根據洗手間的布局重新引導氣流的問題。"
在300秒的采樣過程中,研究人員分別在30秒、90秒、150秒、210秒和270秒的時候對馬桶和小便器進行了5次不同的手動沖洗,並連續按住沖洗按鈕,5秒。在進行實驗前24小時對衛生間進行深度清潔和封閉,通風系統正常運行。衛生間內的溫度和相對濕度分別為21℃和52%。
「氣溶膠飛沫在包括COVID-19在內的各種傳染病的傳播中發揮著核心作用,我們的科學家團隊的這項最新研究提供了更多的證據來支持在密閉和通風不良的空間中的感染傳播風險,」該校工程和計算機科學學院院長Stella Batalama博士說。
來源:cnBeta
研究:佩戴雙層口罩可將對COVID-19的防護效率提高近一倍
據外媒報導,一項發表在《JAMA Internal Medicine》上的一項研究表明,佩戴兩層口罩可以將過濾跟SARS-CoV-2一般大小的顆粒的效果提高近一倍。增強過濾的原因並非增加了幾層布,而是消除任何縫隙或口罩不合身的地方。
「雖然醫用口罩根據其材質被設計成擁有非常好的過濾能力,但它們在我們面部的服帖方式並不完美,」來自北卡羅來納大學(UNC)醫學院傳染病副教授、該研究的主要作者Emily Sckbert-Bennett博士說道。
為了測試一系列口罩的過濾效率(FFE),UNC的研究人員跟James Samet博士及位於北卡羅來納大學教堂山分校的美國環保局人類研究設施的同事們展開合作。在那里,他們在一個10英尺x10英尺的不銹鋼暴露室里放滿了小的鹽顆粒氣溶膠並讓研究人員戴上組合口罩以測試他們將顆粒排除在呼吸空間之外的有效性。
每個單獨的口罩或分層口罩組合都配有一個金屬樣品埠,該埠連接到暴露室中的管子上,其被用來測量進入研究人員口罩下的呼吸空間的粒子濃度。另一根管子則用來測量室內粒子的濃度。研究人員通過測量口罩下的呼吸空間中的粒子濃度並將其跟實驗室內的粒子濃度進行比較確定FFE數值。
「我們還讓研究人員在實驗室內進行一系列的運動活動以模擬一個人在一天中可能做的典型運動。彎腰、說話、左右看、上下看,」UNC醫學院吸入毒理學家Phillip Clapp博士說道。自大流行開始以來,他一直和Sickbert-Bennett在測試口罩FFE。
根據他們的發現,由於每個人獨特的臉和口罩的適配性,口罩的基線適配過濾效率(FFE)因人而異。但一般來說,在不改變舒適度的情況下,程序口罩在阻止COVID-19大小的顆粒進入體內的有效性約為40-60%。布料口罩的有效性則約為40%。
研究小組最近一項關於加倍使用口罩的發現表明,當一個布料口罩佩戴在外科口罩上時,FFE提高了約20%,而使用一個合身的袖套式口罩時,FFE的提高幅度甚至更大。而當手術口罩戴在布料口罩上時FFE提高了16%。
Sickbert-Bennett指出:「我們發現,佩戴兩個寬松的口罩並不能達到一個寬鬆口罩的過濾效果。目前的數據支持佩戴口罩在預防COVID-19傳播方面非常有效,最好的雙層口罩是當你和你接觸的人都正確地戴上了非常舒適的口罩。」
來源:cnBeta
牛津大學免疫反應試驗將重新感染已康復的COVID-19患者
據外媒報導,英國研究人員將有目的地重新感染一批康復的COVID-19患者,以研究免疫系統對第二次遭遇SARS-CoV-2的反應。這項人體挑戰試驗擴大了一項正在進行的故意感染健康受試者以測試疫苗療效的研究。
在2020年的大部分時間里,世界各地的研究人員都在爭論故意用SARS-CoV-2感染健康的年輕人是否是研究該病毒的有用或道德方式。去年年底,英國政府和幾個研究團體之間的大型合作關系同意在2021年初開始這些研究。
第一階段在幾個月前開始,讓一小群年輕健康的志願者接觸病毒。這部分研究正在確定持續導致COVID-19發展的最低劑量的病毒。一旦確定了這一點,研究將進入更廣泛的實驗,包括疫苗療效研究。這項由牛津大學研究人員領導的新試驗,正在探索一個新的問題。當免疫系統第二次遇到SARS-CoV-2時,它是如何反應的?
這項研究跨越了兩個階段。第一階段與另一項正在進行的人類挑戰試驗的當前階段類似。研究人員將招募一小群以前從COVID-19中康復的年輕受試者。在一個定製的隔離設施中,他們將暴露在低劑量的病毒中,以找到導致病毒復制的最低劑量,而不管症狀如何。
第二階段將招募最多64名以前也感染過病毒的年輕受試者。他們將暴露於第一階段建立的最低病毒劑量,然後全面監測至少17天。
「在第二階段,我們將探索兩件不同的事情,」新試驗的首席研究員Helen McShane解釋說。「首先,我們將非常仔細地定義志願者的基線免疫反應,然後再感染他們。然後,我們將用第一次研究中選擇的病毒劑量感染他們,並測量感染後我們能檢測到多少病毒。然後,我們將能夠了解什麼樣的免疫反應可以防止再次感染。其次,我們將測量感染後幾個時間點的免疫反應,這樣我們就能了解病毒產生的免疫反應是什麼。」
來自倫敦帝國理工學院的研究人員Chris Chiu致力於此前宣布的人類挑戰試驗,他表示,這項新研究與他調查初步感染的工作相結合,將提供有價值的數據。
「特別是,我們將定義再次感染與這種病毒的首次感染有何不同,這可能對未來如何管理這種流行病具有重要意義,因為更多的人發展了免疫力,」Chiu說。「此外,驗證與保護相關的免疫標志物(這也是該計劃的主要目的之一)對於疫苗開發和公共衛生規劃至關重要。」
這些人類挑戰試驗的結果可能要到2021年晚些時候才會出現。上個月,第一批參加實驗的患者已經安全地從隔離區釋放。
來源:cnBeta
新研究:COVID-19通過空氣傳播的證據是「壓倒性」的
據外媒報導,發表在《柳葉刀》上的一篇綜述文章提出了導致COVID-19的SARS-CoV-2病毒主要通過空氣傳播的10個關鍵科學原因。越來越多的專家一致認為,空氣傳播的證據是「壓倒性」的,全球衛生當局越早承認這一點就能越早實施更有效的措施以更好地保護公眾。
在過去12個月的時間里,最激烈的爭論之一可能是大多數人是如何感染COVID-19的。隨著2020年初疫情在全球蔓延,大多數公共衛生專家的普遍觀點是,SARS-CoV-2主要通過飛沫傳播。
這一觀點基於一種傳統的由飛沫和氣溶膠傳播的二元病毒。氣溶膠顆粒通常被定義為小於5微米(µm),它們可以在空中停留很長一段時間,也可以從污染源飛到很遠的地方。
而呼吸道飛沫是較大的顆粒,通常由咳嗽或打噴嚏產生。這些粒子在幾秒鍾內就會落到地面,通常距離污染源不超過6英尺(1.8米)。
去年初的普遍假設是,SARS-CoV-2主要通過呼吸道飛沫傳播,這讓相關部門提出了諸如保持社交距離、勤洗手、佩戴口罩等基礎公共衛生措施。然而,隨著2020年的進展,越來越多的病例研究呈現了這樣的情景:盡管許多人離病毒源很遠,但他們卻仍在超級傳播事件中被感染。
牛津大學的Trish Greenhalgh在《柳葉刀》上發表的一篇新綜述稱,有一致且有力的證據表明,SARS-CoV-2主要通過空氣傳播。研究人員列出了過去一年的10條證據,這些證據壓倒性地支持這一假設。這篇綜述還聲稱,這種新病毒的呼吸道飛沫傳播是基於有缺陷和過時的病毒傳播模型。
該評估參考了過去12個月的大量證據--包括大量案例研究,這些研究記錄了病毒在相鄰酒店房間中人之間的遠距離傳播以及無法用飛沫傳播來解釋的室內場所的超級傳播事件。研究人員認為,已知大至100µm的顆粒會長期懸浮在空氣中,而小於5µm的氣溶膠顆粒的固定定義則導致了對SARS-CoV-2傳播方式的誤解。
研究人員在研究報告中寫道:「近距離傳播意味著,過去幾十年來,人們一直使用大量呼吸道飛沫或污染物來否認結核病和麻疹的空氣傳播,這種假設是有缺陷的。這成為了醫學信條,忽略了對氣溶膠和液滴的直接測量,這些測量揭示了一些缺陷如呼吸活動產生的氣溶膠數量過多,氣溶膠和液滴之間的粒度邊界為5 μm,而不是100 μm的准確邊界。」
呼籲廣泛承認SARS-CoV-2通過空氣傳播的並非只有研究人員。2月初,著名科學雜誌《自然》的編輯批評公共衛生機構和世界衛生組織(WHO)未能有效傳達空氣傳播的優勢。
該社論承認,越來越多的人接受COVID-19通過空氣傳播,然而與此同時,人們又被建議繼續建議表面消毒和其他飛沫傳播預防措施,這使公眾感到困惑並導致對昂貴消毒工作的巨額投資。
該雜誌的編輯寫道:「與通過空氣傳播造成的更大風險相比,缺乏對污染物風險的明確認識具有嚴重的影響。人們和組織繼續優先考慮昂貴的消毒工作,而他們本可以投入更多資源來強調口罩的重要性並研究改善通風的措施。後者將更加復雜但可能會產生更大的影響。」
美疾控中心(CDC)就是一個很好的例子。該中心仍認為,COVID-19主要通過呼吸道飛沫傳播。其目前的建議稱,盡管其最近更新的信息指出,「COVID-19有時可以通過空氣傳播,」直接接觸仍是最常見的感染媒介。
美CDC最近發表的一項案例研究描述了去年澳大利亞一座教堂發生的COVID-19聚集性疫情。研究報告稱,在兩天的教堂禮拜中有12人被感染。主要病例患者是教堂唱詩班的一名成員,所有流行病學證據都指出,最好的解釋是空氣傳播。然而該研究也指出,「這項調查僅提供了空氣傳播的間接證據。」
在《柳葉刀》上發表的這篇文章的合著者Zeynep Tufekci是來自北卡羅來納大學教堂山分校的一名作家和社會學家。他指出,人們目前基於飛沫傳播假說的許多預防措施仍然有效。如保持距離和戴口罩是預防感染的重要工具,但她認為,一些關鍵的公共衛生政策正在挪用用於實施更有用措施的資源。
而最近發表在《BMJ》上的一篇社論指出,迫切需要修訂病毒傳播的傳統科學定義。這篇文章的作者之一是病毒空氣傳播專家Linsey Marr。文章認為,我們目前的許多感染控制措施是有用的,即使在空氣傳播占主導地位的問題上達成了更廣泛的共識也不應該改變。
然而目前關注飛沫傳播的一個大問題是缺乏對室內通風的重視。Marr和他的同事建議,需要立即對室內空間的通風和空氣過濾技術給予更多關注。這將有助於我們的室內空間在未來免受這種病毒和其他可能出現的病毒的侵襲。
研究人員在《BMJ》中的文章中寫道:「COVID-19很可能會變成季節性的,我們將不得不像對待流感一樣對待它。因此,政府和衛生領導人應該關注科學,把精力集中在空氣傳播上。人們需要更安全的室內環境,這不僅是為了保護未接種疫苗的人和疫苗接種失敗的人,也為了阻止疫苗耐藥變種或任何時候可能出現的新型空氣威脅。」
《柳葉刀》原文請戳這里
來源:cnBeta
福奇稱CDC將在周五決定是否恢復使用強生的COVID-19疫苗
據外媒報導,美國國家過敏症和傳染病研究所所長安東尼·福奇博士周日預測,美國衛生監管機構將結束暫時暫停分發強生公司的COVID-19疫苗,並補充說,他預計最快在周五就會做出決定。
「我的估計是,我們將繼續以某種形式使用它。我非常懷疑他們是否只是取消它。我認為這不會發生。我確實認為可能會有某種警告或限制或風險評估,」福奇在接受NBC的《Face tbe Nation》節目采訪說。
美國衛生監管機構上周建議暫停使用強生疫苗,此前有報導稱,在美國約700萬人中,有6例女性出現罕見的腦血栓。
美國疾病控制和預防中心(CDC)咨詢小組定於4月23日召開會議,討論該疫苗的下一步措施。
福奇表示,他不知道最終的決定是什麼,但他預測會恢復使用。「我不知道是否還有其他案例。我們將在周五之前知道,如果我們在周五之前沒有以某種形式恢復,我會非常驚訝......。幾乎肯定會在周五之前做出決定,」福奇表示。
福奇在周日還列出了一個可能的時間表,例如何時兒童可以接種COVID-19疫苗。
"如果我們沒有讓高中生在秋季學期前能夠接種疫苗,我會感到驚訝,"他告訴CBS。"我認為到2022年第一季度,我們將能夠為幾乎所有年齡段的孩子接種疫苗--希望在那之前,"他補充道。"但我認為這將是我們最晚看到的。"
來源:cnBeta
調查人員將COVID-19與血栓形成風險聯系起來
根據新加坡南洋理工大學(NTU)科學家領導的一項研究,已經從COVID-19中康復的人,尤其是那些已有心血管疾病的人,可能會因為過度活躍的免疫反應而有形成血栓的風險。由NTU助理教授Christine
Cheung領導的研究小組調查了COVID-19與血栓形成風險增加之間的可能聯系,為
"長程COVID",即COVID-19的中長期健康後果的症狀提供了新的啟示。
這些發現可能有助於解釋為什麼一些從COVID-19中康復的人隨後表現出血栓並發症的症狀。在某些情況下,當血栓堵塞通往重要器官的主要動脈時,他們的心髒病發作、中風或器官衰竭的風險會增加。
該團隊由南洋理工大學、新加坡科技與研究局(A*STAR)新加坡免疫學網絡(SIgN)和新加坡國家傳染病中心(NCID)的研究人員組成,他們在30名COVID-19從感染中恢復並出院一個月後的前患者中收集並分析了他們的血液樣本。從中發現,所有康復的COVID-19患者都有血管受損的跡象,這可能是由於殘留的免疫反應,可能引發血栓的形成。
他們的研究結果發表在2021年3月23日的同行評審科學雜誌《eLife》上。
康復後免疫系統過度活躍導致的血管損傷
研究小組發現,恢復後的COVID-19患者的循環內皮細胞(CECs)數量是正常的兩倍,這些細胞是從受損的血管壁上脫落下來的。CECs水平的升高表明,在病毒感染恢復後,血管損傷仍然明顯。
研究人員還發現,恢復後的COVID-19患者繼續產生高水平的細胞因子,一種由免疫細胞產生的蛋白質,可激活對病原體的免疫反應,即使在沒有病毒的情況下。在恢復的COVID-19患者的血液中還存在數量異常多的免疫細胞,即T細胞,它們可以攻擊和消滅病毒。細胞因子和較高水平的免疫細胞的存在表明,即使病毒消失後,恢復後的COVID-19患者的免疫系統仍然處於激活狀態。
研究人員推測,這些持續激活的免疫反應可能會攻擊已康復的COVID-19患者的血管,造成更大的損傷,進一步增加血栓形成的風險。
研究團隊表示,該研究的主要發現有助於為可能容易出現 "長途COVID "症狀的COVID-19患者的住院後護理指南提供參考。
今年1月,世界衛生組織(WHO)在其修訂的臨床管理指南中發布了一項針對血栓形成風險的建議。對於住院病人,世衛組織建議使用低劑量抗凝劑,以防止血管內的血栓形成。
研究人員補充說:"患有心血管疾病的人需要更加謹慎,因為他們的基礎條件已經削弱了他們的血管系統。對於COVID-19來說,這是一個雙重打擊。隨著我們對COVID'長客'所面臨的並發症有了更多的了解,有希望鼓勵疫苗的服用率,以保護自己免受病毒及其長期並發症的影響。"
展望未來,該團隊正在研究COVID-19在感染後至少6個月或更長時間內恢復的患者中的長期效果。
來源:cnBeta